BƯỚU SỤN XƯƠNG
BS PHẠM THẾ HIỂN
Bướu xương luôn khiến cho bệnh nhân lo lắng và cũng gây nhiều phân vân cho bác sĩ điều trị. Bướu xương có biểu hiện là khối u xương nhưng cũng có nhiều chẩn đoán phân biệt và đặc biệt câu hỏi về dự hậu: bướu xương này lành tính hay ác tính? Tiên lượng sau mổ lấy bướu ra sao?
Bướu sụn xương đơn độc là loại bướu xương rất thường gặp chiếm 3% tỉ lệ dân số và 30 % các loại bướu xương thường lành tính.[9] Bướu sụn xương đơn độc đa số lành tính nhưng đôi khi hóa ác[1]. Bướu sụn xương có 2 dạng bướu sụn xương đơn độc và bướu sụn xương nhiều nới với các tiên lượng khác nhau về khả năng hóa ác hoặc tiến triển gây biến dạng chi hay gây chèn ép các cấu trúc phần mềm lân cận bướu như mạch máu, thần kinh, gân, túi hoạt dịch.
Với nhóm tỉ lệ cao, bướu sụn xương và các chẩn đoán phân biệt giúp bác sĩ chỉnh hình phần nào trấn an bệnh nhân và người nhà bệnh nhân khi xuất hiện nhưng khối u xương tình cờ phát hiện được. Để được các thông tin như vậy, bài viết này sẽ tổng hợp đặc điểm của bướu sụn xương đơn độc và nhiều nơi, các đặc tính về triệu chứng, đặc điểm hình ảnh học và giá trị của chúng trong chẩn đoán bệnh như x quang, siêu âm phần mềm và xương, chụp cắt lớp điện toán (CT scan), chụp cộng hưởng từ (MRI), xạ hình xương. Bài viết cũng đưa ra các chẩn đoán phân biệt với bướu sụn xương đơn độc và các hình ảnh minh họa để có cái nhìn toàn diện hơn về loại bướu này. Việc mô tả về đại thể, vi thể và cách thức hình thành bướu sẽ giải thích rõ hơn về kiểu hình x quang của bướu. Tập hợp các phương pháp điều trị chủ yếu là bảo tồn với các thông tin được đưa ra và chỉ can thiệp phẫu thuật khi có biến chứng chèn ép các cấu trúc lân cận. Thời điểm phẫu thuật nên được lựa chọn tốt nhất để tránh tái phát và hóa ác tính.
Bướu sụn xương khi nào hóa ác là câu hỏi lâm sàng được các bác sĩ xương khớp và cả bệnh nhân rất quan tâm. Các dấu hiệu cảnh báo hóa ác sẽ được đề cập và nhờ đó sẽ can thiệp đúng lúc.
ĐỊNH NGHĨA:
Bưới sụn xương (osteochrondroma) là u lành tính phát triển từ lúc trẻ hoặc thanh niên. Nó là sự phát triển bất thường ở bề mặt của xương gần sụn tăng trưởng. Sụn tăng trưởng là phần sụn hiện diện ở phần đầu xương dài, giúp xương dài ra theo tuổi. Khi đã phát triển đầy đủ, sụn tăng trưởng sẽ hóa xương đặc và dừng dài thêm.
Bướu sụn xương là phần nối ra của sụn tăng trưởng ở đĩa sụn có cấu tạo gồm xương và sụn. Khi xương dài ra, chồi u sụn xương sẽ dần lớn lên và dừng lớn đến khi xương ngừng phát triển.
Bướu sụn xương có thể chỉ phát triển 1 nơi gọi là u sụn xương đơn độc hay phát triển u ở nhiều xương nên gọi là u sụn xương nhiều nơi.
Bướu sụn xương hình dạng có cuống hoặc không có cuống.
Tên bướu sụn xương vì thành phần cấu tạo của bướu gồm chồi xương và được bao phủ bởi sụn.
XUẤT ĐỘ
Bướu sụn xương hiếm gặp ở trẻ sơ sinh hay trẻ nhỏ, thường thấy ở trẻ vị thành niên và trẻ lớn. Đây là khối bướu xương rất thường gặp chiếm tỉ lệ ở 3% dân số nói chung , hơn 30% của tất cả các khối bướu xương lành tính và 10-15% của tất cả bướu xương. [9]
Phần lớn các khối bướu này là dạng đơn độc, không mang tính di truyền.
Khoảng 15% bướu sụn xương này thuộc dạng bướu sụn xương nhiều nơi. [9] Đây là dạng bệnh lý mang tính di truyền.
Đa phần bướu sụn xương biểu hiện không triệu chứng và phát hiện tình cờ qua các thăm khám khác. Tỉ lệ hóa ác của bướu sụn xương đơn độc là 1-2% trong khi đó tỉ lệ hóa ác của bướu sụn xương nhiều nơi từ 1-25%[9]
Bướu sụn xương đơn độc không có sự khác biệt giữa nam và nữ.
Bướu sụn xương nhiều nơi thường gặp ở nam nhiều hơn nữ và thường thấy ở chủng tộc người da trắng (Caucasian) hơn các chủng tộc khác với tỉ suất 0.9-2/ 100.000 dân. 65% các bệnh nhân bướu sụn xương nhiều nơi có các thành viên trong gia đình mang gen trội HMO.[9]
80% bệnh nhân bướu sụn xương nhiều nơi có triệu chứng lâm sàng trong 10 năm đầu đời.[9]
NGUYÊN NHÂN:
Bướu sụn xương phát triển từ phần ngoại biên của đĩa sụn tiếp hợp, có thể do thoát vị qua tổn thương màng xương và tiếp tục phát triển tạo xương theo hướng thẳng góc với sụn tiếp hợp.[1] Do đó ban đầu có thể là sụn rồi dần thay thế bằng xương có phủ sụn tăng trường.
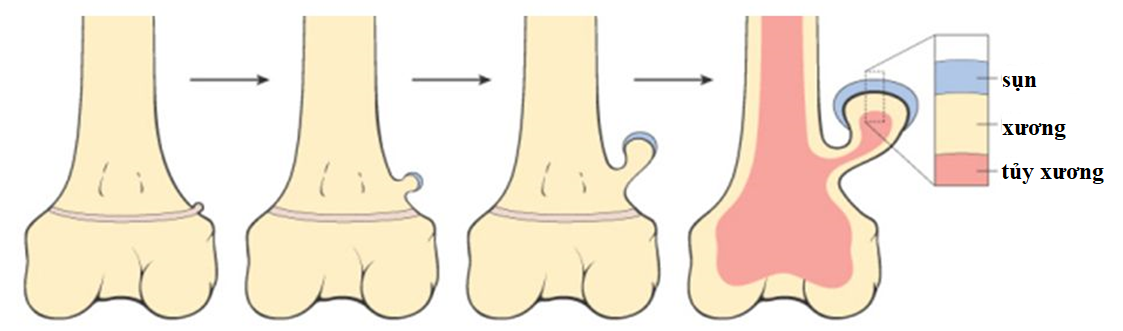
Hình 1 sự phát triển của bướu sụn xương
Nguồn: internet
Bướu sụn xương đơn độc có thể xuất hiện do tổn thương vùng sụn tăng trường như:
-
- Phẫu thuật tại vùng đó
- Gãy xương bong sụn tăng trưởng Salter Harris
- Do xạ trị.
Nguyên nhân do gen có 2 nhóm là do di truyền hoặc do đột biến gen. Nguyên nhân di truyền có đặc tính trội trên nhiễm sắc thể thường. Nguyên nhân đột biến gen exostosis (multiple)-1 (EXT1) ở nhiễm sắc thể 8q24.11-q24.13 hoặc đột biến gen exostois (multiple) -2 (EXT2) ở nhiễm sắc thể 11p11-12. 2 phân tử biểu hiện gen của EXT1, EXT2 đóng vai trò trong sinh tổng hợp heparin sulfate proteoglycan (HSPGs) một protêin có nhiều chức năng liên quan các tín hiệu sinh học tăng trưởng của đĩa sụn tăng trưởng. Giảm biểu hiện gen của 2 gen EXT1 và EXT2 trong bướu sụn xương dẫn đến các rối loạn về hoạt động của HSPGs trong tế bào gây giảm cốt hóa nội sụn tạo ra sự tăng trưởng của đĩa sụn tiếp hợp. [9]
VỊ TRÍ
Bướu xuất hiện mọc lên từ thân xương, đặc biệt quanh khớp gối [4].
Chi dưới: 50% các trường hợp [4]
- Xương đùi (đầu xa): 30%
- Xương chày (đầu gần): 15-20%
- Vị trí ít gặp khác: bàn chân, khung chậu
Chi trên:
- Xương cánh tay: 10-20%
- Các vị trí khác ít gặp: bàn tay và xương bả vai
Cột sống: bướu thường mọc ở những phần xương phía sau đốt sống. Tuy không gặp nhiều nhưng cũng ghi nhận nhiều trường hợp.[3]

Hình 2 các vị trí hay gặp của bướu sụn xương. A. Bướu sụn xương đơn độc B. Bướu sụn xương nhiều nơi [10]
LÂM SÀNG (biểu hiện)
Bệnh nhân thường đến vì các khối u hay cảm thấy vùng chi to hơn.
Triệu chứng đau, tê do bướu chèn ép thần kinh ngoại biên hay tủy sống nếu bướu ở cung sau đốt sống.
Triệu chứng đau đôi lúc là biểu hiện của gãy cuống bướu hoặc nhồi máu xương.
Bướu có thể chèn ép mạch máu gây rối loạn vận mạch, đau đi cách hồi.
Khối bướu có thể đội các túi hoạt dịch khiến các túi tăng sinh, viêm tái diễn dẫn đến sưng to nhầm tưởng bướu tăng kích thước nhanh hóa ác. [1]
Đối với bướu sụn xương nhiều nơi, ta thấy sự biến dạng chi ở vùng gối, cẳng tay, cổ chân.
Ở vùng chi dưới, sự biến dạng có thể gây cho bệnh nhân rối loạn trong sinh hoạt hằng ngày: xương đùi ngắn, chân khập khiển, khớp háng vẹo ngoài, gối vẹo ngoài (do ngắn xương mác) và trật bánh chè. Cổ chân vẹo ngoài (do ngắn xương mác).
Ở vùng chi trên các biến dạng có thể thích nghi được ít gây ảnh hưởng đến hoạt động như ngắn xương trụ, xương quay cong và trật chỏm quay.
Do bất thường biến dạng về cấu trúc có thể gây đau ở các khớp do thoái hóa.
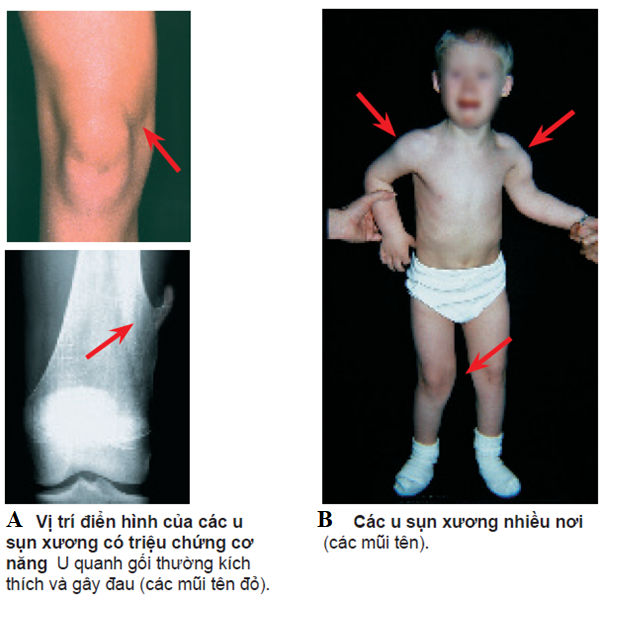
Hình 3 Hình ảnh lâm sàng của A. Bướu sụn xương đơn độc B. Bướu sụn xương nhiều nơi [10]
HÌNH ẢNH HỌC
X quang
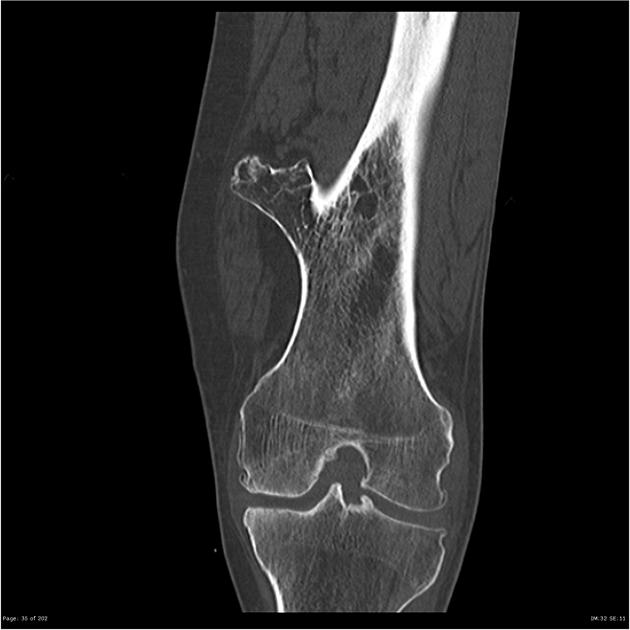
Bướu sụn xương tuy có hình ảnh khác nhau trên x quang nhưng rất đặc hiệu. Ở xương dài, bướu phát triển ở phần đầu thân xương, cản quang nhô ra ngoài và hướng về thân xương. Đôi khi do sự phát triển của sụn tiếp hợp phủ đầu bướu, bướu có thể phát triển ra xa thân xương. Thân bướu là mô xương có thể rộng hoặc hẹp và có vỏ liền vỏ, tủy liền tủy của xương chính. Đây là đặc điểm tiêu chuẩn để phân biệt bướu sụn xương với các u khác như bướu sụn xương mắc phải, chuyển sản sụn – xương màng khớp, viêm cơ cốt hóa. Bướu có lớp sụn dầy phủ đầu bướu không thấy được trên x quang nhưng có thể đánh giá trên MRI.


Hình 4 hình ảnh x quang bướu sụn xương đơn độc
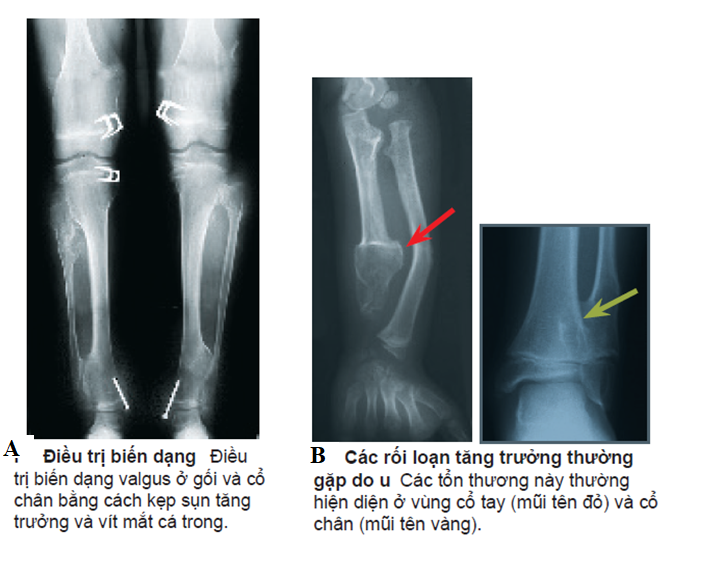
Hình 5 Hình ảnh biến dạng xương do bướu sụn xương{L, 2008 #13}
Chụp cắt lớp điện toán
Cho thấy rõ hơn vị trí và nơi xuất phát của bướu trong trường hợp hình ảnh bị chồng lấp trên phim x quang, các khối bướu nằm sâu, hay vùng nhiều xương gần nhau như cẳng tay, cẳng chân.[1] với hình ảnh liên tục vỏ xương và thông suốt tủy xương của bướu với xương của thân xương sẽ giúp chẩn đoán phân biệt với các bướu xương khác.
Hình 6 hình ảnh liên tục vỏ – vỏ , tủy – tủy của bưới sụn xương đầu dưới xương đùi {Rauf, 03 Oct 2021 #7}
Siêu âm
Siêu âm đóng vai trò phát hiện sụn phủ đầu bướu, đánh giá độ dày của lớp sụn với hình ảnh giảm âm cho khái niệm hóa ác của bướu sụn xương[11]
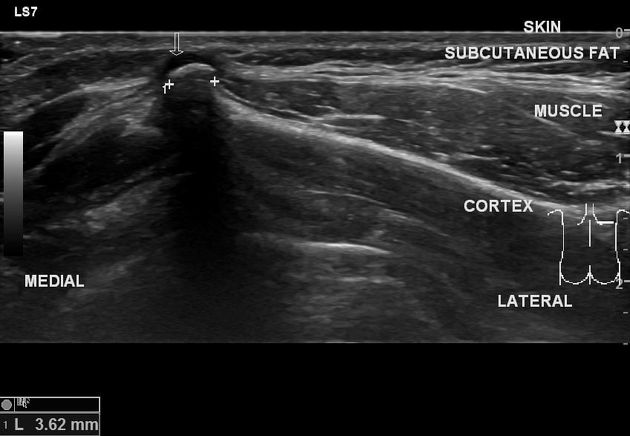
Hình 7hình ảnh echo trống của nắp sụn bướu, mũi tên
Chụp cộng hưởng từ MRI
MRI là công cụ đánh giá tốt nhất phần sụn bề mặt bướu: đánh giá độ dầy sụn và qua đó dự tính sự chuyển ác tính của bướu, đánh giá sự phù nề tủy xương, cấu trúc thần kinh mạch máu vùng chung quanh bướu.
Sụn phủ đầu bướu giống như tín hiệu sụn ở các vùng khác trong cơ thể: thấp trên T1 và cao trên T2. Sụn phủ đầu bướu dầy trên 1.5 cm ở xương trưởng thành có thể nghi ngờ sự chuyển dạng ác tính của u sụn xương. Trong khi đó, lớp sụn này có thể dày trên 3cm ở trẻ 3 tuổi.
Chụp MRI có tiêm thuốc cản từ (gadolinium) với mổ sụn lành tính sẽ có tín hiệu mạch máu dạng sợi xung quanh nắp sụn nhưng bản thân nắp sụn không được tưới máu.[11]
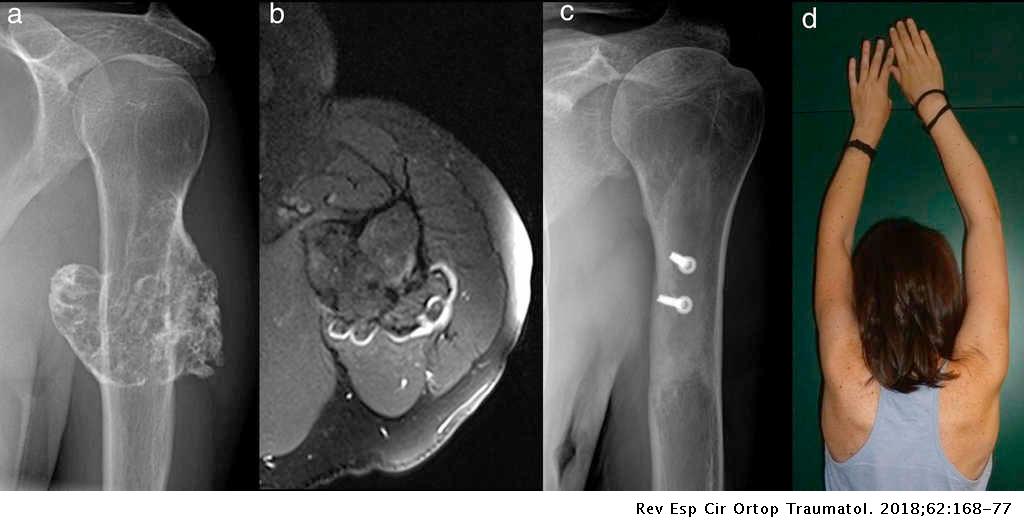
Hình 8 Hình ảnh MRI của u sụn xương đầu trên xương cánh tay với lớp sụn đen phủ làm nắp bướu
Xạ hình xương
Trong suốt quá trình tăng trưởng của bộ xương, bướu sụn xương luôn tăng tín hiệu trên xạ hình xương và khi ngừng tăng trưởng sẽ có hình ảnh ít hoặt động. hình ảnh tăng hoạt động của bướu ở giai đoạn đã ngừng tăng trưởng sẽ cho thấy bướu đang có biến chứng như ác tính hay gãy chân bướu.[11]

Hình 9 Hình ảnh xạ hình xương tăng độ hoạt động trong chuyển dạng sang sarcom
ĐẠI THỂ
Thân bướu là mô xương, bên trong là tủy xương, đầu có sụn hyaline màu trắng che phủ gồm một hoặc nhiều thùy như hình bông cải hoặc san hô. Một lớp sợi mỏng của màng xương bao phủ bên ngoài.
Thân bướu là mô xương xốp nối tiếp với xương đặc hòa nhập với vỏ xương của xương chính. Bệnh nhân càng trẻ thì lớp sụn càng dày, thông thường mỏng hơn 0.2-0.3 mm. Lớp sụn dầy ở giữa và mỏng hơn khi ra ngoài và biến mất ở chân bướu. Khi lớp sụn dầy hơn 1 -1.5cm hoặc mô sụn ăn sâu vào mô xương xốp thì nghi hóa ác.
Đôi khi bên ngoài có túi nhầy dính vào chân bướu. Vách túi nhầy mỏng, chứa tơ huyết và có thể có cấu trúc giống hạt gạo là các hạt sụn ngấm can xi.
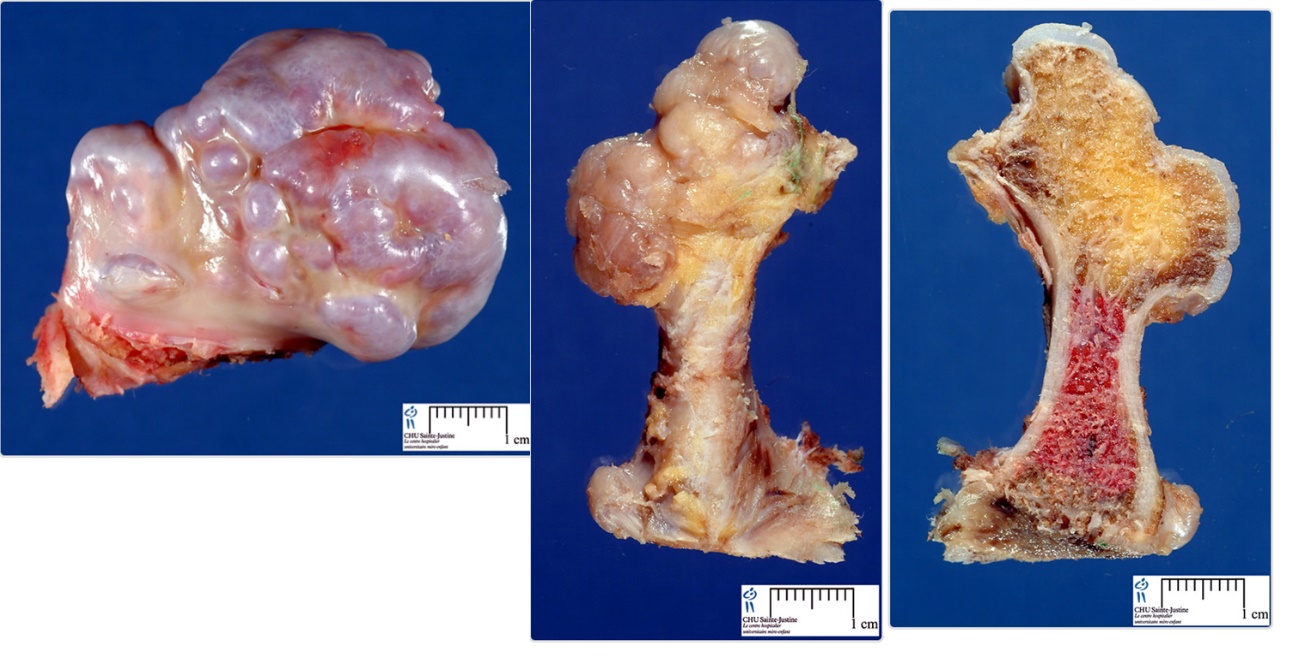
Hình 10 hình ảnh đại thể bướu sụn xương
VI THỂ:
Bướu cấu tạo bởi mô sụn và mô xương – tủy bình thường. Nắp sụn gồm các tế bào sụn rải rác, dáng vẻ bình thường nằm trong chất dạng sụn hyalin đồng nhất. Tuy nhiên nhân các tế bào sụn có thể lớn 5 lần bình thường và không điển hình ít hoặc vừa phải. Nối tiếp giáp giữa nắp sụn và xương bên dưới giàu mao mạch với các tế bào sụn sắp xếp thành cột, ngấm can xi và những bè xương mới bao bọc quanh các cột này giống cấu trúc sụn tiếp hợp.
Mô tủy thường chứa mỡ hoặc tủy tạo máu
Rải rác bên trong thân bướu có đám sụn ngấm can xi, xương hoặc đám can xi vô định hình, mô sụn hoại tử. Chân bướu là xương đặc, nối tiếp với vỏ xương của xương chính.[1]
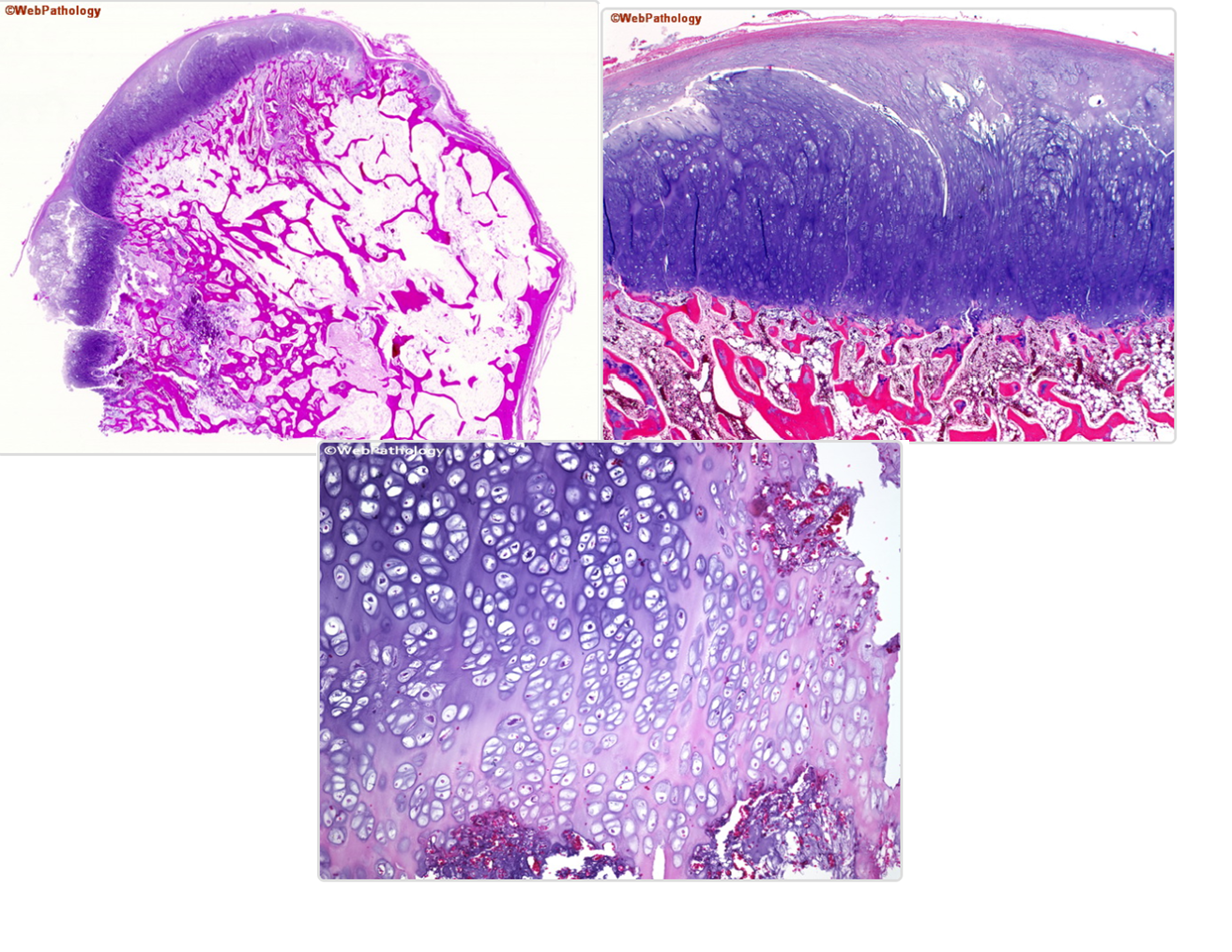
Hình 11 hình ảnh vi thể với cấu trúc giống tấm sụn tăng trưởng
Nguồn: https://www.webpathology.com/
CHẨN ĐOÁN PHÂN BIỆT:
- Chồi xương dưới móng (Dupuytren Subungual Exostosis, Dupuytren exostosis): đây loại bệnh lý thường gặp không rõ nguyên nhân thường xuất hiện sau chấn thương hoặt nhiễm trùng trước đó. Tổn thương có chồi xương phủ sụn ở đốt xa ngón chân gần giường móng tăng trưởng đội da và có thể gây loét da. Vị trí của loại bướu này và hình ảnh x quang không liền liên thông tủy xương với bướu là dấu hiệu để phân biệt với bướu sụn xương.

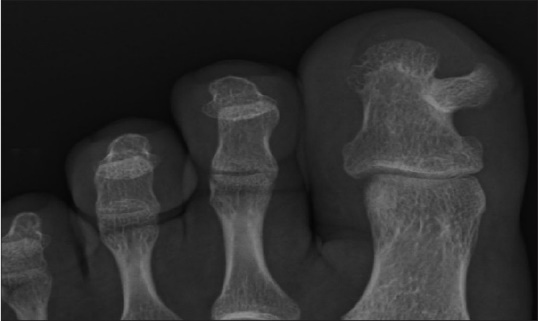


Hình 12 Chồi xương dưới móng [7]
- Loạn sản nửa phần đầu xương (Dysplasia Epiphysealis Hemimelica Trevor Disease): đây là bệnh lý hiếm gặp hầu hết ở phần chi dưới. Bệnh biểu hiện bằng nhiều bướu sụn xương từ đầu xương. Tỉ lệ bệnh ở nam: nữ là 3:1. Bệnh thường gặp ở bệnh nhân trẻ gây bất thường dáng đi, biến dạng xương và có thể sờ thấy các khối u. Chưa có ghi nhận dữ liệu về tiến triển ác tính.
Hình 13 Loạn sản nửa phần đầu xương (Dysplasia Epiphysealis Hemimelica Trevor Disease) [6]
- Chồi xương Turet (Turret Exostosis): khối u bên ngoài vỏ xương ở đối giữa và gần ngón tay, không thông thương tủy bướu với tủy xương.

Hình 14 Chồi xương Turet (Turret Exostosis) ngón 2
- U tủy sụn màng xương tăng trưởng nhanh kì dị ( Bizarre Parosteal Osteochondromatous Proliferation – Nora lesion): là dạng tổn thương bề mặt xương ở bàn tay và chân. Nguyên nhân loại bướu này chưa biết rõ nhưng thường gặp thứ phát sau các chấn thương. Không có dữ liệu ghi nhận hóa ác. Hình ảnh không thông thương giữa tủy xương và bướu.

Hình 15 U tủy sụn màng xương tăng trưởng nhanh kì dị ( Bizarre Parosteal Osteochondromatous Proliferation – Nora lesion) xương bàn ngón 3 [5]
- Sarcom xương màng xương. Parosteal osteosarcoma: là dạng Subtype của sarcom xương phát triển bề mặt của xương dài. X quang ghi nhận hình ảnh khối bướu lớn, nhiều thùy, xương đậm đặc, không thông thương tủy xương. Tuy nhiên bướu có thể xâm lấn vào tủy xương khi phát triển nhiều hơn. Bướu thường thấy ở hành xương dài. Thường thấy bướu ở bờ sau đầu xa xương đùi.

Hình 16 Sarcom xương màng xương. Parosteal osteosarcoma đầu dưới xương đùi [8]
- Tự máu dưới màng xương (Subperiosteal hematoma) dạng tổn thương bề mặt xương với lớp vỏ xương liên tục trơn lán có dạng hình elip thường gặp ở bệnh nhân có chấn thương trước đó. Hình ảnh không có thông thương tủy vỏ

Hình 17 Tụ máu dưới màng xương (Subperiosteal hematoma) mặt trước xương đùi [11]
ĐIỀU TRỊ:
- Bướu sụn xương đơn độc
Chỉ định bảo tồn chiếm đa số các trường hợp. Chỉ định theo dõi khi bướu nhỏ, không triệu chứng chèn ép và không phát triển nhanh
Chỉ định phẫu thuật với kĩ thuật cắt bỏ tận cuốn bướu bao gồm cả nắp sụn .
Chỉ định: bướu có triệu chứng đau, viêm và chèn ép mô thần kinh mạch máu xung quanh, chèn ép các xương gây rối loạn phát triển hoặc cần thẩm mỹ. Thời gian phẫu thuật sau khi bộ xương đã trưởng thành hoàn toàn.
- Bướu sụn xương nhiều nơi.
Điều trị bảo tồn: hầu hết các ca được theo dõi đến khi xương trưởng thành
Chỉ định phẫu thuật với kĩ thuật cắt trọn bướu nơi chân bướu.
Các chỉ định:
-
-
-
-
- Trật chỏm quay
- Mất vận động quay của cẳng tay.
- Phẫu thuật này hiệu quả trong việc cải thiện tầm vận động tay.
-
-
-
Thời điểm can thiệp phẫu thuật nên đợi xương trưởng thành vì mổ khi sụn tiếp hợp đang hoạt động dễ tái phát hay hóa ác. Khi mổ tránh bỏ sót mô sụn vì bướu có thể tái phát hoặc hóa ác.[1]
BIẾN CHỨNG:
- Giả phình động mạch kheo trong hố kheo , những biến chứng mạch máu khác :
-
-
-
- Chèn ép mạnh máu
- Phình động mạch
- Huyết khối động mạch
- Huyết khối tĩnh mạch
-
-
-
Nguyên nhân do chèn ép làm tổn thương nội mạc tạo huyết khối, mỏng thành mạch hoặc cản trở lưu lượng máu.
- Chèn ép thần kinh
-
-
-
- Thần kinh tọa
- Thần kinh mác chung: Thiểu dưỡng cơ khoan trước và ngoài của cẳng chân
- Thần kinh quay
-
-
-
- Chèn ép gân
-
-
-
- Quanh khớp vai có thể đưa đến: Cấn dưới mỏm cùng vai, rách gân dưới vai, viêm đầu dài gân nhị đầu
- Sarcom sụn: Ở người trưởng thành khi mủ sụn dầy > 2 cm, độ tuổi trung bình của chẩn đoán dạng này là 31 tuổi, hiếm gặp ở sau tuổi 50.
-
-
-
- Tạo ma sát gây viêm túi hoạt dịch hay mô mềm quanh bướu
- Tái phát: Tỉ lệ tái phát sau mổ bóc u là 2-5%
TIÊN LƯỢNG
Nguy cơ hóa ác:
-
-
-
-
- <1% với bướu sụn xương đơn độc.
- ~5-10% với bướu sụn xương nhiều nơi
-
-
-
KẾT LUẬN
Bướu sụn xương là loại u có tỉ suất thường gặp có trong các loại u vùng xương.
Bướu sụn xương là loại u lành tính có thể xuất hiện ở dạng đơn độc hoặc nhiều chỗ. Loại u sụn xương đơn độc có thể di truyền và mắc phải do tổn thương bề mặt xương chỗ sụn tiếp hợp. Bướu sụn xương nhiều nơi đa số liên quan đến biểu hiện gen di truyền hay đột biến.
Bướu sụn xương đa số không có triệu chứng, phát hiện tình cờ hoặc qua các biến chứng như chèn ép thần kinh, mạch máu, gân hoặc các mô mềm khác quanh bướu.
Bướu sụn xương thường gặp ở trẻ đang độ tuổi tăng trưởng.
Bướu sụn xương có thể định hình dạng qua cấu trúc tủy xương liền tủy bướu, vỏ xương liền tủy xương trên x quang và CT scan. Vai trò của siêu âm đánh gía độ dầy của phần nắp sụn của bướu, nếu trên 1.5cm nghi nghờ hóa ác tính. MRI có thể đánh giá được chuyển ác tính của u sụn xương với cách đo bề dầy của sụn nắp bướu.
Chẩn đoán bướu dựa trên đặc điểm lâm sàng, vị trí bướu, đặc điểm về hình ảnh học.
Đa số các bướu sụn xương đều điều trị bảo tồn. Chỉ định phẫu thuật khi bướu to gây chèn ép mạch máu, thần kinh và các mô mềm xung quanh. Chỉ định phẫu thuật cắt trọn bướu ở thời điểm xương đã tăng trưởng tối đa và dừng tăng trưởng. Thời điểm chỉ định phẫu thuật liên quan đến sự tái phát và khả năng hóa ác tính của bướu sụn xương. Phẫu thuật cắt trọn bướu khi bướu cản trở tăng trưởng xương, cản trở qua tầm vận động chi. Ngoài ra kĩ thuật cắt trọn bướu cũng chỉ định đáp ứng vai trò của thẩm mỹ.
Bướu nên được chẩn đoán với các bệnh lý khác.
Lưu ý khả năng hóa ác của tổn thương.
TÀI LIỆU THAM KHẢO
1. Dũng, L.C., Bướu Xương Lâm sàng – hình ảnh y học, giải phẫu bệnh và điều trị. 2003: p. 103-119.
2. Alabdullrahman LW, B.D., Osteochondroma. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK544296/, Updated 2021 Aug 15.
3. Rajakulasingam, R., et al., Osteochondromas of the cervical spine-case series and review. J Clin Orthop Trauma, 2020. 11(5): p. 905-909.
4. Murphey, M.D., et al., Imaging of osteochondroma: variants and complications with radiologic-pathologic correlation. Radiographics, 2000. 20(5): p. 1407-34.
5. Barrera-Ochoa, S., et al., Bizarre Parosteal Osteochondromatous Proliferation (Nora’s Lesion) of the Hand: A Report of Two Atypical Cases. Case Reports in Medicine, 2012. 2012: p. 453560.
6. Barroco, R., et al., Case Report: Trevor Disease in a Child’s Ankle: 3 Years of Postoperative Follow-up. Clinical Research on Foot & Ankle, 2017. 05.
7. Daragad, M., S. Srinivas, and J. Varghese, Exostosis masquerading as a subungual wart. 2014. 5(1): p. 92-93.
8. Han, I., et al., Clinical outcome of parosteal osteosarcoma. Journal of surgical oncology, 2008. 97: p. 146-9.
9. Kitsoulis, P., et al., Osteochondromas: Review of the clinical, radiological and pathological features. In vivo (Athens, Greece), 2008. 22: p. 633-46.
10. L, S., Practice Of Pediatric Orthopaedics. 2008.
11. Rauf, D.A.B., Osteochondroma. https://radiopaedia.org/, 03 Oct 2021.