Hội ChứngChè Đùi
Đau phía trước khớp gối do tổn thương sụn bánh chè và xương đùi — một trong những chấn thương cơ xương khớp phổ biến nhất ở người trẻ và vận động viên.
Bánh Chè (Patella)
Xương nhỏ nằm trước khớp gối, bảo vệ khớp và kết nối cơ tứ đầu đùi với xương chày.
Rãnh Ròng Rọc (Trochlear Groove)
Rãnh trên xương đùi mà bánh chè trượt vào. Mất cân bằng cơ làm bánh chè lệch khỏi rãnh.
Sụn Khớp (Articular Cartilage)
Lớp sụn mịn bao phủ bề mặt khớp. Khi thoái hóa → viêm màng hoạt dịch → đau sâu trong khớp.
Các Yếu Tố Gây Đau Khớp Chè Đùi
PFPS có nguyên nhân đa yếu tố. Tổn thương sụn (chondromalacia patella) không trực tiếp gây đau mà dẫn đến viêm màng hoạt dịch và đau xương nền bên dưới. Nguồn: AAOS OrthoInfo; Lanois et al., Osteoarthritis & Cartilage 2024; PMC Petersen et al. 2017
Lệch trục bánh chè
Bánh chè không trượt đúng rãnh ròng rọc do mất cân bằng cơ VMO/VL, dây chằng bên ngoài căng cứng, hoặc loạn sản rãnh ròng rọc (trochlear dysplasia).
AAOS; PMC 5476763Quá tải hoạt động
Tăng đột ngột cường độ, tần suất hoặc thời lượng tập luyện (chạy bộ, nhảy, đạp xe) tạo áp lực tích lũy lên sụn khớp.
AAOS OrthoInfoYếu cơ hông & đùi
Cơ mông giữa, cơ xoay ngoài hông và VMO yếu → gối vẹo trong (dynamic valgus) → tăng áp lực mặt ngoài khớp chè đùi.
PubMed 39934098; JOSPT 2019Bàn chân lật ngoài (Pronation)
Lật gót ngoài (rearfoot eversion) và bàn chân bẹt kết hợp làm xoay trong xương chày → gối vẹo → lệch bánh chè về phía ngoài.
PubMed 15248643; Frontiers 2024Góc Q lớn
Góc tứ đầu (Q angle) lớn hơn bình thường (>20° ở nữ) làm lực kéo bánh chè lệch ngoài, phổ biến ở phụ nữ có hông rộng.
PMC 2443365Cơ căng cứng
Cơ tứ đầu, hamstring, dải chậu-chày (ITB) và cơ bắp chân căng cứng làm tăng áp lực lên khớp chè đùi, đặc biệt khi gập gối.
PMC 2443365; AAOSChấn thương & phẫu thuật
Gãy bánh chè, ACL reconstruction, hoặc chấn thương cũ tạo bề mặt khớp không đều → ma sát mãn tính → thoái hóa sụn sớm.
AAOS Patellofemoral ArthritisKỹ thuật & thiết bị không phù hợp
Giày chạy bộ sai, yên xe không đúng độ cao, kỹ thuật squat sai (gối vượt ngón chân) làm tăng lực áp lên khớp.
AAOS; MDPI 2022Ai Dễ Mắc Hội Chứng Chè Đùi?
PFPS chiếm tỉ lệ 22.7% dân số chung, 25% vận động viên trẻ và đặc biệt phổ biến ở nữ giới. Dưới đây là các nhóm nguy cơ cao được ghi nhận trong y văn.
Phụ nữ tuổi 15–35
Góc Q lớn hơn, lỏng dây chằng sinh lý và hooc-môn estrogen ảnh hưởng độ đàn hồi gân. Tỉ lệ nữ/nam ≈ 2:1 trong nhiều nghiên cứu.
Nguy cơ rất caoVận động viên chạy bộ & nhảy
25% cầu thủ bóng rổ tuổi teen; vận động viên chạy đường dài tăng stress tích lũy 7–9 lần trọng lượng cơ thể lên khớp.
Nguy cơ caoThanh thiếu niên tăng trưởng nhanh
Xương tăng chiều dài nhanh hơn gân và cơ → căng cứng cơ tứ đầu → tăng lực kéo lên bánh chè. Tỉ lệ 20–40% ở tuổi vị thành niên.
Nguy cơ caoNgười ngồi nhiều (văn phòng, sinh viên)
Ngồi liên tục >30 phút làm tăng áp lực thụ động lên khớp chè đùi. Đau đặc trưng khi đứng dậy sau ngồi lâu (“theater sign”).
Nguy cơ trung bìnhNghề nghiệp ngồi xổm / quỳ
Thợ cơ khí, công nhân xây dựng, nông dân; các nghiên cứu cho thấy gập gối >90° liên tục là yếu tố gây bệnh chính.
Nguy cơ nghề nghiệpNgười béo phì & thừa cân
BMI cao làm tăng tải trọng cơ học lên khớp gối gấp 3–7 lần khi leo cầu thang. Cơ hông thường yếu tương đối.
Nguy cơ trung bìnhNgười tập gym không đúng kỹ thuật
Squat, lunges, leg press sai kỹ thuật — gối vượt ngón chân, gối vẹo trong — làm tăng gấp đôi áp lực khớp chè đùi.
Nguy cơ trung bìnhNgười lớn tuổi >50 tuổi
Sụn khớp thoái hóa theo tuổi, nguy cơ tiến triển thành viêm khớp chè đùi (PFOA) với đau khi nghỉ ngơi và biến dạng khớp.
Thoái hóa / PFOATư Thế Nguy Hiểm & An Toàn
Hội chứng chè đùi đặc trưng bởi đau tăng khi gập gối chịu tải. Nhận biết đúng tư thế giúp phòng ngừa tái phát trong thể thao và sinh hoạt hằng ngày.
Tư thế / hoạt động cần tránh hoặc điều chỉnh
Tư thế & hoạt động thay thế an toàn
Phương Tiện Chẩn Đoán
PFPS là chẩn đoán lâm sàng — không bắt buộc cần hình ảnh học. Tuy nhiên các phương tiện chẩn đoán giúp loại trừ bệnh lý khác và đánh giá mức độ tổn thương sụn, đặc biệt khi điều trị bảo tồn thất bại sau 6–8 tuần.
Chẩn đoán PFPS dựa vào bộ triệu chứng lâm sàng sau khi loại trừ các bệnh lý khác.
JOSPT CPG 2019 khuyến cáo dùng test squat để tái hiện đau như một phương pháp chẩn đoán tin cậy.
Nguồn: JOSPT CPG 2019; PMC 8733121 (Physical Exam Review); Springer 2023 (Curr Phys Med Rehab Rep)
| Test lâm sàng | Cách thực hiện | Dương tính khi | Độ nhạy / Đặc hiệu | Ý nghĩa |
|---|---|---|---|---|
| Squatting Test | Ngồi xuống đứng lên, gối gập 60–90° | Tái hiện đau phía trước gối | Khuyến cáo A (JOSPT 2019) |
Test chuẩn được APTA khuyến cáo. Tái hiện đau = tiêu chuẩn chẩn đoán chính. |
| Clarke’s Sign (Patellar Grind Test) | Ấn bánh chè xuống, yêu cầu BN co cơ tứ đầu | Đau tái hiện dưới bánh chè | Sn 39–49% Sp 67–75% |
Độ nhạy thấp nhưng đặc hiệu khá. Dương tính ủng hộ PFPS / chondromalacia. |
| Patellar Tilt Test | Nâng bờ ngoài bánh chè lên, gối duỗi 0° | <0° (không nâng được) = dương tính | Sn 43% Sp 87% |
Đánh giá căng cứng dây chằng bên ngoài (lateral retinaculum). Đặc hiệu cao. |
| Patellar Glide Test | Trượt bánh chè vào trong / ra ngoài theo phương ngang | Đau hoặc giảm biên độ trượt vào trong | Sn 54% Sp 58% |
Đánh giá lệch trục bánh chè. Trượt vào trong <¼ chiều rộng bánh chè = lateral tightness. |
| Theater Sign (Prolonged Sitting) | Ngồi 30+ phút gối gập ~90° | Đau tăng khi ngồi lâu, giảm khi vận động | Đặc trưng PFPS | “Dấu hiệu rạp chiếu phim” — đau sau ngồi lâu là triệu chứng điển hình nhất. |
| Single-Leg Squat Test | Đứng 1 chân, hạ xuống từ từ, quan sát gối | Gối vẹo vào trong (dynamic valgus) | Test chức năng | Đánh giá yếu cơ hông, control vận động. Vẹo gối = nguy cơ cao PFPS tái phát. |
| Góc Q (Q-angle) | Đo góc ASIS–tâm bánh chè–lồi củ chày | >20° (nữ) hoặc >15° (nam) | Giá trị tham khảo | Bình thường: nam 13.3°, nữ 15.7°. Q-angle lớn → lực kéo ngoài lên bánh chè tăng. |
| Patellar Compression Test | Ấn thẳng vào bánh chè theo trục dọc | Đau tái hiện dưới bánh chè | Thấp | Ít đặc hiệu. Dương tính gợi ý viêm màng hoạt dịch hoặc chondromalacia nặng. |
📋 Tiêu chuẩn chẩn đoán PFPS (cụm triệu chứng)
Đau trước hoặc quanh bánh chè CỘNG VỚI ít nhất 2 trong các hoạt động sau:
leo cầu thang, ngồi xổm, ngồi lâu, chạy bộ, nhảy, leo dốc.
Loại trừ: bệnh lý bao hoạt dịch, dây chằng, gân, meniscus; hội chứng Osgood-Schlatter; viêm khớp.
Nguồn: JOSPT CPG 2019; Physio-pedia; Curr Phys Med Rehab Rep 2023
X-quang không bắt buộc trong chẩn đoán ban đầu PFPS trừ khi có tiền sử
chấn thương hoặc không cải thiện sau 6–8 tuần điều trị bảo tồn.
Tuy nhiên đây là bước đầu tiên khi cần hình ảnh học, giúp loại trừ gãy xương, thoái hóa, loạn sản ròng rọc.
Nguồn: AAOS OrthoInfo; Springer (Standard X-Ray Patellofemoral); Curr Phys Med Rehab Rep 2023
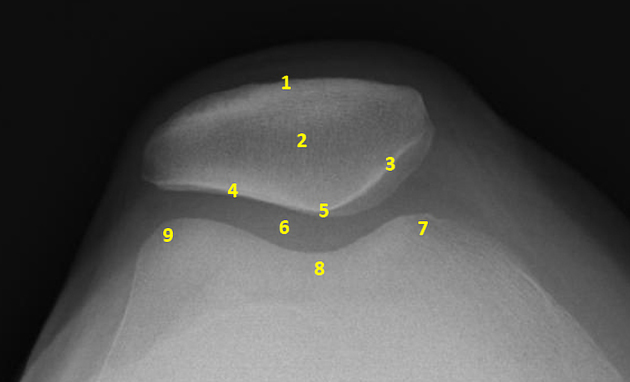
📐 Tư thế AP (thẳng trước-sau)
Đứng thẳng, chụp toàn bộ khớp gối từ phía trước. Đánh giá tổng thể căn chỉnh trục gối, hẹp khe khớp, vôi hóa, biến dạng xương.
Tầm soát ban đầu📐 Tư thế Lateral (nghiêng)
Đánh giá chiều cao bánh chè: Insall-Salvati ratio (bình thường ~1.0). Ratio >1.2 = Patella alta; <0.8 = Patella baja. Cũng đánh giá loạn sản rãnh ròng rọc.
Đánh giá chiều cao bánh chè📐 Tư thế Merchant / Skyline (trục 30–45°)
Chụp trục bánh chè với gối gập 30° hoặc 45°. Đánh giá Laurin angle (bình thường <6°), tilt bánh chè và sulcus angle rãnh ròng rọc (bình thường 138°). Nhạy cảm nhất cho lệch trục.
Tiêu chuẩn đánh giá lệch trục📐 X-quang chịu tải 45° (Rosenberg view)
Phát hiện mất sụn khớp tibiofemoral không thấy trên phim duỗi thẳng. Nhạy hơn phim AP chuẩn cho thoái hóa giai đoạn trung bình. Kết hợp với skyline view để đánh giá toàn diện.
Phát hiện thoái hóa sớm🔍 Dấu hiệu X-quang đặc trưng PFOA
Hẹp khe khớp chè đùi <3mm; gai xương tại trochlea ngoài kết hợp hẹp khe = 90% độ nhạy phát hiện thoái hóa so với MRI. Đặc điểm: gai xương bờ ngoài rãnh ròng rọc xuất hiện sớm.
Medscape Emedicine🔍 Loạn sản rãnh ròng rọc (Trochlear Dysplasia)
Phân loại Dejour (A-D) trên phim lateral: dấu hiệu “crossing sign” (đường ngang ròng rọc cắt trước profil xương đùi). Dysplasia type B-D = nguy cơ mất ổn định bánh chè cao.
Dejour Classification
MRI thông thường đánh giá hình thái; MRI Mapping định lượng (T2 mapping, dGEMRIC, T1ρ)
phát hiện thay đổi sinh hóa sụn khớp trước khi có tổn thương hình thái —
mở ra khả năng chẩn đoán sớm và theo dõi sau điều trị.
Nguồn: BMC Musculoskelet Disord 2016 (PMC 4751750); JOSPT 2019 (49:634–639); Sports Health 2016 (PMC Parametric MRI)
Phân độ tổn thương sụn — Outerbridge Classification
| Độ (Grade) | Hình ảnh nội soi / MRI | Biểu hiện | T2 Mapping |
|---|---|---|---|
| 0 – Bình thường | Sụn bóng, mịn, đồng nhất | Không triệu chứng, sụn nguyên vẹn | T2 bình thường 35–45 ms |
| I – Mềm hóa | Sụn mềm, phồng nhẹ, bề mặt còn nguyên | Đau mơ hồ sau vận động nặng | T2 tăng nhẹ >45 ms; dGEMRIC giảm — phát hiện sớm trước thay đổi hình thái |
| II – Rạn nứt nông | Rạn <1.3 cm đường kính, sâu <50% chiều dày sụn | Đau khi squat, leo cầu thang; crépitus nhẹ | T2 tăng rõ; tín hiệu không đồng nhất trên MRI thường quy |
| III – Rạn sâu | Rạn >1.3 cm, sâu >50% chiều dày, chưa lộ xương | Đau thường xuyên, crépitus nghe được, giảm chức năng | T2 rất cao; vùng tín hiệu thấp bên dưới = phù tủy xương (bone marrow lesion) |
| IV – Lộ xương dưới sụn | Sụn mất hoàn toàn, xương chà xát xương | Đau liên tục kể cả lúc nghỉ, biến dạng khớp | Không còn tín hiệu sụn; dầy xương dưới sụn, gai xương rõ trên X-quang |
MRI Mapping Định Lượng
Kỹ thuật MRI mapping đo các thông số sinh hóa sụn như collagen, proteoglycan và hàm lượng nước — phát hiện thoái hóa sụn sớm trước khi thấy được trên MRI thường quy 3–5 năm. Đây là tiêu chuẩn nghiên cứu và đang được áp dụng lâm sàng tại các trung tâm chuyên sâu.
T2 Mapping
Đo thời gian thư giãn T2 phản ánh hàm lượng nước và tổ chức collagen. Sụn thoái hóa → T2 tăng (mất collagen, tăng nước). Không cần tiêm thuốc cản quang. Kỹ thuật phổ biến nhất, có thể kết hợp trong cùng buổi chụp với dGEMRIC.
dGEMRIC (delayed Gadolinium-Enhanced MRI of Cartilage)
Tiêm Gadolinium tĩnh mạch, chờ 60–90 phút để thuốc thẩm thấu sụn. Gadolinium tích lũy nghịch chiều với proteoglycan. dGEMRIC index thấp = mất proteoglycan sớm. ICC = 0.882 (tái lập tốt). Kết hợp T2 + dGEMRIC trong 1 buổi chụp 3T khả thi và tin cậy.
T1ρ (T1-rho) Mapping
Nhạy cảm với mất proteoglycan trong môi trường từ trường quay. Tương tự dGEMRIC nhưng không cần tiêm thuốc cản quang. Đang được nghiên cứu ứng dụng đánh giá sụn bánh chè trước phẫu thuật tái tạo sụn (ACI).
MOAKS / KOOS Scoring trên MRI
MRI Osteoarthritis Knee Score — hệ thống chấm điểm bán định lượng các tổn thương: sụn, tủy xương, màng hoạt dịch, gân. Được dùng trong nghiên cứu thuần tập MOST và Framingham để theo dõi tiến triển PF cartilage worsening.
Giá trị tham chiếu T2 Mapping — Sụn Bánh Chè (3T MRI)
Lâm sàng: Crepitus + khiếu nại 2 bên gối kết hợp với thời gian bệnh lâu có liên quan đến tổn thương sụn nhỏ trên MRI (OR=12.0 và OR=7.6). T2 relaxation time không tương quan với triệu chứng lâm sàng ở bệnh nhân trẻ PFPS (JOSPT 2019:634–639).
MRI Thường Quy — Các Dấu Hiệu Đặc Trưng PFPS
🔷 Khuyết sụn (Cartilage Defects)
Hiện diện ở 23% bệnh nhân PFPS trẻ (JOSPT 2019). Dấu hiệu sớm: mỏng sụn cục bộ, tín hiệu cao trên PD fat-sat. MRI mô tả theo 4 vùng chè đùi (MOAKS subregions).
JOSPT 2019; PMC MOST study🔷 Phù tủy xương (Bone Marrow Lesions – BML)
Gặp ở 53% bệnh nhân PFPS (JOSPT 2019). Thời gian bệnh lâu hơn liên quan OR=1.1/tháng với BML ở bánh chè. Tín hiệu cao trên STIR hoặc T2 fat-sat subchondral.
JOSPT 2019; Lanois 2024🔷 Viêm màng hoạt dịch Hoffa (Hoffa Synovitis)
Viêm đệm mỡ dưới bánh chè — gặp ở 57.8% bệnh nhân PFPS. Tăng tín hiệu dịch trên T2. Có thể là nguồn đau độc lập ngoài tổn thương sụn.
JOSPT 2019:634🔷 Gai xương (Osteophytes)
Hiện diện ở 70% bệnh nhân PFPS trẻ — nhiều hơn mong đợi cho nhóm tuổi này. Phổ biến nhất ở bờ bánh chè và rãnh ròng rọc ngoài. Dấu hiệu PFOA sớm.
JOSPT 2019:634; Frontiers 2024🔷 Lệch trục bánh chè (Patellar Maltracking)
MRI chức năng (kinematic MRI) ghi lại chuyển động bánh chè trong rãnh ròng rọc qua nhiều góc gập gối. Lệch ngoài và nghiêng ngoài (lateral tilt) dự báo tiến triển PFOA.
PMC 5476763; Health ABC Study🔷 Bất thường gân bánh chè
Bất thường gân bánh chè (tendon abnormalities) gặp ở 38% bệnh nhân PFPS. Nghịch biến với số giờ chơi thể thao/tuần. Phân biệt với hội chứng Sinding-Larsen-Johansson ở thanh thiếu niên.
JOSPT 2019:634
CT scan và siêu âm là phương tiện bổ trợ, không thay thế MRI trong đánh giá sụn khớp.
Chúng có vai trò đặc thù trong từng tình huống lâm sàng cụ thể.
Nguồn: Medscape (PFPS Workup 2024); Curr Phys Med Rehab Rep 2023; PMC 8733121
🖥️ CT Scan (Cắt lớp vi tính)
Ưu tiên đánh giá xương: loạn sản rãnh ròng rọc (Dejour classification), đo chỉ số TT-TG (Tibial Tubercle–Trochlear Groove distance, bình thường <20mm). CT nhiều góc gập gối phát hiện lệch trục không thấy trên phim duỗi thẳng. Không đánh giá được sụn.
Lệch trục / TT-TG distance🔊 Siêu âm cơ xương khớp (Ultrasound)
Đánh giá real-time, không bức xạ. Phát hiện: tràn dịch khớp; dày gân tứ đầu (≥0.54 cm) và gân bánh chè (≥0.35 cm); teo cơ VMO; loạn sản rãnh ròng rọc ở trẻ sơ sinh chưa cốt hóa. Phụ thuộc nhiều vào kinh nghiệm người thực hiện.
Động học / Tầm soát trẻ em⚡ Điện cơ bề mặt (sEMG)
Phân tích thời điểm kích hoạt VMO vs VL — cơ sở điện sinh lý của PFPS. VMO kích hoạt muộn hơn VL ở bệnh nhân PFPS. Dùng trong nghiên cứu và đánh giá phục hồi chức năng. Nghiên cứu Ferrari et al. xác nhận độ chính xác chẩn đoán qua sEMG.
Nghiên cứu / Phục hồi chức năng☢️ Xạ hình xương (Bone Scan / Scintigraphy)
Không đặc hiệu cho PFPS. Hữu ích để phát hiện bệnh lý hiếm gặp bắt chước PFPS: stress fracture, osteoid osteoma, ung thư xương. Tăng hấp thu tại bánh chè hoặc xương đùi gần gặp khi có thay đổi sụn nền.
Loại trừ bệnh lý đặc biệt🔭 Nội soi khớp (Arthroscopy)
Tiêu chuẩn vàng để đánh giá trực tiếp bề mặt sụn chè đùi. Phân loại Outerbridge xác định chính xác độ tổn thương và vị trí. Không dùng để chẩn đoán ban đầu — chỉ khi cần can thiệp điều trị đồng thời. Độ nhạy phát hiện sụn cao hơn MRI thông thường.
Tiêu chuẩn vàng — Chỉ khi can thiệp🏃 Phân tích dáng đi & chạy (Gait/Run Analysis)
Video phân tích 2D/3D: đo dynamic valgus angle, cadence, stride length, tiếp đất gót vs mũi chân. Giúp xác định nguyên nhân sinh cơ học cụ thể → hướng điều trị tập luyện chính xác. Kết hợp lực kế (force plate) cho phân tích toàn diện.
Phân tích sinh cơ học📊 Quy trình chẩn đoán gợi ý (Algorithm)
Bước 2: X-quang (nếu >6 tuần không cải thiện, có chấn thương, >40 tuổi) → Tư thế skyline + lateral
Bước 3: MRI thường quy (nếu nghi ngờ tổn thương meniscus, dây chằng, sụn nặng) → Đánh giá toàn bộ
Bước 4: CT scan (nếu nghi ngờ loạn sản xương, cần đo TT-TG trước phẫu thuật)
Bước 5★: MRI Mapping T2 / dGEMRIC (trung tâm chuyên sâu, theo dõi sụn sau ACI, nghiên cứu)
Các Phương Pháp Điều Trị
Hơn 90% trường hợp PFPS đáp ứng với điều trị bảo tồn. Phẫu thuật chỉ dành cho ca nặng, kháng trị sau 6–12 tháng điều trị không phẫu thuật.
Điều chỉnh hoạt động (Activity Modification)
Tạm ngừng hoặc giảm các hoạt động gây đau. Chuyển sang bơi lội, đạp xe (yên cao), đi bộ bằng phẳng. Không cần nghỉ ngơi hoàn toàn — duy trì vận động nhẹ giúp phục hồi nhanh hơn.
Nguồn: AAOS OrthoInfo; JOSPT CPG 2019
Chườm lạnh (Ice Therapy)
Chườm đá bọc khăn lên vùng bánh chè 15–20 phút sau hoạt động. Giảm viêm và đau cấp. Không đặt đá trực tiếp lên da.
Nẹp & Băng dán bánh chè (Patellar Bracing / Taping)
McConnell taping hoặc Kinesio tape giúp chỉnh lại hướng trượt của bánh chè, giảm đau ngay lập tức trong nhiều bệnh nhân. Nẹp gối có thể hỗ trợ ổn định trong hoạt động.
Nguồn: AAOS; UCHealth
Lót giày chỉnh hình (Foot Orthotics)
Đặc biệt hiệu quả với bệnh nhân có bàn chân bẹt hoặc lật ngoài. Giúp cân chỉnh cơ sinh học từ bàn chân → gối → hông, giảm áp lực lên khớp chè đùi.
Nguồn: AAOS; PubMed Barton 2011
Tập tăng cường cơ tứ đầu & VMO
Trọng tâm của điều trị bảo tồn. Cả hai phương pháp — tập VMO chọn lọc và tăng cường tứ đầu tổng quát — đều cho kết quả giảm đau đáng kể (effect size “moderate” đến “large”) sau 8 tuần.
Nguồn: PubMed 18436468 (RCT n=69)
Tăng cường cơ hông (Hip Strengthening)
Cơ mông giữa và xoay ngoài hông yếu là yếu tố nguyên nhân quan trọng. Kết hợp tăng cường hông + gối hiệu quả hơn chỉ tăng cường gối đơn thuần (SMD = −1.29, p=0.0003).
Nguồn: PubMed 39934098; PubMed 29098664
Kéo giãn (Stretching)
Kéo giãn cơ tứ đầu, hamstring, dải chậu chày (ITB) và cơ bắp chân giúp giảm lực căng bất thường lên bánh chè. Kéo giãn ít nhất 30 giây mỗi bên, 2–3 lần/ngày.
Thủ thuật thủ công (Manual Therapy)
Mobilization khớp chè đùi, khớp cổ chân, khớp hông; massage mô mềm. Kết hợp manual therapy + bài tập hiệu quả hơn chỉ tập đơn độc.
Nguồn: JOSPT CPG 2019
NSAIDs (thuốc kháng viêm không steroid)
Ibuprofen, naproxen, diclofenac — giảm đau và viêm ngắn hạn. Không nên dùng kéo dài >2 tuần không có chỉ định bác sĩ. Thận trọng với người có tiền sử loét dạ dày, tim mạch.
Nguồn: AAOS Patellofemoral Arthritis
Tiêm cortisone (Corticosteroid Injection)
Giảm viêm ngắn hạn trong trường hợp đau cấp nặng. Không phải điều trị căn nguyên. Tần suất tiêm hạn chế do nguy cơ tổn thương sụn và gân nếu lạm dụng.
Bổ sung dinh dưỡng khớp
Glucosamine, chondroitin sulfate, collagen type II — bằng chứng còn hạn chế nhưng có thể hỗ trợ sức khỏe sụn khớp lâu dài. Thảo luận với bác sĩ trước khi sử dụng.
PRP (Platelet-Rich Plasma)
Tiêm huyết tương giàu tiểu cầu tự thân — đang nghiên cứu, bằng chứng còn hạn chế với PFPS. Có thể hỗ trợ tái tạo mô mềm xung quanh khớp.
Nội soi khớp + làm sạch sụn (Arthroscopic Debridement)
Loại bỏ mảnh sụn hư tổn, giảm ma sát và viêm. Áp dụng khi sụn thoái hóa nặng không đáp ứng điều trị bảo tồn.
Nguồn: AAOS OrthoInfo
Cắt dây chằng bên ngoài (Lateral Release)
Giải phóng dây chằng bên ngoài kéo bánh chè lệch về phía ngoài. Chỉ thực hiện khi xác nhận bánh chè bị kéo lệch bởi retinaculum ngoài căng cứng.
Chuyển vị lồi củ chày (Tibial Tubercle Transfer)
Di chuyển điểm bám gân bánh chè về phía trong để điều chỉnh trục kéo của cơ tứ đầu. Phẫu thuật mổ mở, dùng vít cố định. Áp dụng cho trường hợp lệch trục nặng.
Thay khớp gối bán phần (Partial Knee Replacement)
Chỉ định khi thoái hóa sụn nặng, thất bại với các biện pháp khác. Thay thế phần khớp chè đùi bị hỏng bằng bộ phận nhân tạo.
Nguồn: AAOS; UCHealth
Phẫu thuật rất hiếm khi cần thiết trong PFPS. AAOS khuyến cáo chỉ cân nhắc phẫu thuật sau khi điều trị bảo tồn toàn diện ≥6 tháng thất bại. Tỉ lệ thành công phụ thuộc nhiều vào chọn lựa bệnh nhân đúng.
Nhóm Bài Tập Cụ Thể
Phác đồ bài tập dựa trên bằng chứng từ JOSPT CPG 2019, Nascimento et al. (2018), và Halabi et al. (2025). Kết hợp tăng cường hông + đùi cho kết quả tốt hơn chỉ tập gối.
Kéo giãn — Giảm căng cơ & giải phóng khớp
Kéo giãn cơ tứ đầu đứng
3×30s / bên- Đứng thẳng, một tay vịn tường
- Gập gối đưa bàn chân về phía mông
- Dùng tay cùng bên giữ cổ chân
- Giữ hông thẳng, không vặn lưng
- Cảm nhận căng phía trước đùi
✓ Tránh nếu đau tăng khi gập gối. Có thể nằm sấp thay thế.
Kéo giãn dải chậu chày (ITB Stretch)
3×30s / bên- Đứng thẳng, bắt chéo chân trái ra sau chân phải
- Nghiêng người sang phải, tay trái vươn lên
- Cảm nhận căng bên ngoài hông và đùi trái
- Giữ 30 giây rồi đổi bên
✓ Căng dải ITB giúp giảm lực kéo bên ngoài bánh chè.
Kéo giãn hamstring (cơ gân khoeo)
3×30s / bên- Ngồi trên sàn, một chân duỗi thẳng
- Giữ lưng thẳng, cúi người về phía trước
- Tay chạm bàn chân hoặc cổ chân
- Không gập lưng quá mức — cột sống thẳng
✓ Hamstring căng làm tăng áp lực lên khớp chè đùi khi gối gập.
Tăng cường cơ đùi (Quadriceps & VMO)
Straight Leg Raise (SLR)
3×15 / bên- Nằm ngửa, gối lành gập 90°, bàn chân phẳng
- Duỗi thẳng gối cần tập, xoay ngoài nhẹ bàn chân
- Nâng chân lên cao khoảng 45°
- Giữ 2 giây, hạ từ từ xuống
✓ Bài khởi đầu an toàn — không gây stress lên khớp chè đùi. Phù hợp giai đoạn đau cấp.
Mini Squat (gối 30–40°)
3×15- Đứng hai chân rộng bằng vai
- Hạ người chỉ đến 30–40° gối gập
- Giữ gối KHÔNG vượt ngón chân, không vẹo trong
- Trọng lượng dồn gót chân
- Đứng lên từ từ, siết cơ mông
✓ Khởi đầu với mini squat trước khi tiến đến full squat. Ưu tiên kỹ thuật hơn biên độ.
Step-up (leo bậc thang kiểm soát)
3×12 / bên- Bắt đầu với bậc thang thấp 10–15 cm
- Đặt chân cần tập lên bậc, gối thẳng với ngón chân
- Đẩy người lên chậm, siết cơ đùi và mông
- Bước xuống từ từ, kiểm soát gối không vẹo
✓ Bài tập chuỗi động học đóng (closed kinetic chain) hiệu quả cho PFPS.
Tăng cường cơ hông — Cốt lõi điều trị PFPS
Clamshell (Trai Mở Vỏ)
3×20 / bên- Nằm nghiêng, hai gối gập 45°, hông gập 30°
- Hai chân sát nhau (giống con trai)
- Giữ bàn chân dính vào nhau, mở gối trên lên
- Cảm nhận co rút ở cơ mông ngoài
- Hạ từ từ, không dùng lực hông xoắn
✓ Tăng cường cơ mông giữa — yếu tố nguyên nhân chính của dynamic valgus. Có thể thêm dây kháng lực (resistance band).
Hip Abduction (Dạng hông)
3×15 / bên- Nằm nghiêng, duỗi thẳng chân trên
- Nâng chân trên lên 30–40°, ngón chân hướng về phía trước
- Giữ 2 giây ở đỉnh, hạ từ từ
- Không để hông nghiêng về sau
✓ Cơ mông giữa (gluteus medius) là cơ giữ gối thẳng hàng — quan trọng nhất trong điều trị PFPS.
Single-Leg Squat có kiểm soát
3×10 / bên- Đứng một chân, tay vịn nhẹ tường nếu cần
- Hạ người xuống chỉ đến 30°, gối thẳng ngón chân
- Nhìn vào gương kiểm soát gối KHÔNG vẹo vào trong
- Trở lại thẳng từ từ, siết mông
⚡ Bài tập nâng cao — chỉ thực hiện khi đã không còn đau. Là bài kiểm tra chẩn đoán + điều trị.
Cơ core & ổn định vùng thắt lưng–hông
Plank (Ván)
3×30–60s- Chống khuỷu tay và ngón chân, người thẳng
- Không để hông võng xuống hoặc nhô lên
- Siết bụng, mông và đùi
- Thở đều, không nín thở
✓ Core yếu làm cột sống chậu mất ổn định → gối chịu tải bù → PFPS. JOSPT CPG 2019 khuyến cáo bổ sung bài core.
Bridge (Cầu Mông)
3×15- Nằm ngửa, gối gập 90°, hai chân rộng bằng hông
- Siết cơ mông, đẩy hông lên tạo đường thẳng vai–hông–gối
- Giữ 3 giây ở đỉnh
- Hạ từ từ, không để hông chạm sàn giữa các lần
✓ Tăng cường cơ mông lớn, cơ gân khoeo và cơ core. Có thể nâng cao bằng single-leg bridge.
📋 Phác đồ thực hiện tham khảo
Tuần 1–2: Nhóm kéo giãn + SLR + clamshell, 2–3 lần/tuần.
Tuần 3–4: Thêm mini squat, hip abduction, bridge.
Tuần 5–8: Thêm step-up, tăng tải (resistance band, tạ nhẹ).
Tuần 9–12: Single-leg squat, trở lại hoạt động thể thao từng bước.
Nguồn: Nascimento et al., JOSPT 2018; Halabi et al., Musculoskeletal Care 2025
Người Châu Á & Hội Chứng Chè Đùi
Lối sống và thói quen văn hóa Châu Á — đặc biệt Đông Nam Á và Đông Á — tạo ra các yếu tố nguy cơ đặc trưng cần nhận biết và điều chỉnh.
🧎 Ngồi xổm & ngồi bệt sàn
Thói quen ngồi xổm (squat position) phổ biến ở nông thôn và khu vực truyền thống — gối gập đến 120–160°, tạo áp lực lên sụn chè đùi gấp 6–7× trọng lượng cơ thể. Ngồi bệt kiểu “seiza” (Nhật Bản) hoặc kiểu “bàn tròn” ở Việt Nam cũng gây căng cứng tương tự.
🚽 Toilet ngồi xổm (squat toilet)
Phổ biến ở nhiều khu vực Đông Nam Á và Nam Á. Động tác ngồi xổm sâu lặp lại nhiều lần mỗi ngày là yếu tố nguy cơ tích lũy, đặc biệt với người có cơ hông yếu hoặc bàn chân lật ngoài. Nên dùng tay đỡ khi ngồi xuống và đứng lên.
🥋 Võ thuật & thể thao truyền thống
Taekwondo, judo, karate, vovinam — các môn võ yêu cầu gập gối sâu, nhảy và tiếp đất liên tục. Nghiên cứu trên vận động viên bóng rổ Châu Á (810 người) ghi nhận tỉ lệ PFPS 25% ở tuổi thiếu niên (PMC 5476763).
🏢 Văn hóa làm việc ngồi lâu
Giờ làm việc văn phòng dài, thói quen ngồi không vận động nhiều giờ phổ biến ở các thành phố lớn Việt Nam, Trung Quốc, Hàn Quốc. Kết hợp với BMI tăng và lười vận động → tỉ lệ PFPS đô thị tăng nhanh ở người 25–45 tuổi.
👟 Giày dép không đúng chuẩn
Sandal bệt, dép tông không có hỗ trợ vòm bàn chân phổ biến ở Đông Nam Á. Không đệm hấp thu lực và không kiểm soát lật gót ngoài → bàn chân pronation → xoay trong xương chày → lệch bánh chè. Khuyến cáo dùng giày có lót hỗ trợ vòm.
🛵 Di chuyển xe máy
Đặc trưng Đông Nam Á: ngồi xe máy nhiều giờ với gối gập ~90°, kết hợp rung động liên tục và tư thế không cân bằng. Đặc biệt khi phanh đột ngột hoặc đặt chân xuống đất không đúng kỹ thuật.
Nguồn Trích Dẫn
Tất cả nội dung dựa trên các nguồn y văn có uy tín, được bình duyệt (peer-reviewed) và hướng dẫn lâm sàng quốc tế.
- [1] American Academy of Orthopaedic Surgeons (AAOS). Patellofemoral Pain Syndrome. OrthoInfo. Contributed by Carolyn M. Hettrich, MD, MPH; Peer-Reviewed by Stuart J. Fischer, MD. orthoinfo.aaos.org
- [2] American Academy of Orthopaedic Surgeons (AAOS). Patellofemoral Arthritis. OrthoInfo. orthoinfo.aaos.org
- [3] Willy RW, Hoglund LT, Barton CJ, et al. Patellofemoral Pain: Clinical Practice Guidelines Linked to the International Classification of Functioning, Disability and Health from the Academy of Orthopaedic Physical Therapy of the APTA. J Orthop Sports Phys Ther. 2019;49(9):CPG1–CPG95. doi:10.2519/jospt.2019.0302. jospt.org
- [4] Lanois CJ, Collins N, Neogi T, et al. Associations between anterior knee pain and 2-year patellofemoral cartilage worsening: The MOST study. Osteoarthritis Cartilage. 2024 Jan;32(1):93-97. doi:10.1016/j.joca.2023.09.008. PubMed 37783341
- [5] Petersen W, Rembitzki I, Liebau C. Patellofemoral pain in athletes. Open Access J Sports Med. 2017;8:143-154. PMC 5476763. PMC 5476763
- [6] Pereira PM, Baptista JS, Conceição F, et al. Patellofemoral Pain Syndrome Risk Associated with Squats: A Systematic Review. Int J Environ Res Public Health. 2022 Jul 28;19(15):9241. doi:10.3390/ijerph19159241. PubMed 35954598
- [7] Halabi S, et al. The Efficacy of Hip and Knee Muscles Strengthening Versus Knee Muscle Strengthening Alone in Managing Patellofemoral Pain Syndrome: A Systematic Review and Meta-Analysis. Musculoskeletal Care. 2025 Feb. doi:10.1002/msc.70059. PubMed 39934098
- [8] Witvrouw E, Callaghan MJ, Stefanik JJ, et al. Patellofemoral pain: consensus statement from the 3rd International Patellofemoral Pain Research Retreat held in Vancouver, September 2013. Br J Sports Med. 2014;48(6):411-414. PubMed 24569145
- [9] Lankhorst NE, Bierma-Zeinstra SMA, van Middelkoop M. Risk Factors for Patellofemoral Pain Syndrome: A Systematic Review. J Orthop Sports Phys Ther. 2012 Feb;42(2):81-94. PMC 2443365. PubMed 22031611
- [10] Nascimento LR, Teixeira-Salmela LF, Souza RB, Resende RA. Hip and Knee Strengthening Is More Effective Than Knee Strengthening Alone for Reducing Pain and Improving Activity in Individuals With Patellofemoral Pain. J Orthop Sports Phys Ther. 2018 Jan;48(1):19-31. PubMed 29098664
- [11] Frontiers in Medicine. Global research trends and hotspots in patellofemoral pain syndrome from 2000 to 2023: a bibliometric and visualization study. Front Med. 2024 Mar. doi:10.3389/fmed.2024.1370258. frontiersin.org
- [12] van der Heijden RA, et al. Association Between Self-reported Measures, Physical Examination, and Early MRI Signs of Osteoarthritis in Patients With Patellofemoral Pain. J Orthop Sports Phys Ther. 2019;49(9):634–639. doi:10.2519/jospt.2019.8889. jospt.org
- [13] Migliorini F, et al. Evaluation of focal cartilage lesions of the knee using MRI T2 mapping and delayed Gadolinium Enhanced MRI of Cartilage (dGEMRIC). BMC Musculoskelet Disord. 2016;17:84. PMC 4751750. PMC 4751750
- [14] Coburn SL, Crossley KM, et al. Is patellofemoral joint osteoarthritis a cause of patellofemoral pain? Systematic review and meta-analysis. Sports Med Open. 2023 Jul;9(1):56. doi:10.1186/s40798-023-00602-7. PubMed 37450202
- [15] Harkey MS, et al. Physical Examination and Patellofemoral Pain Syndrome: an Updated Review. PMC 8733121. Curr Rev Musculoskelet Med. 2022. PMC 8733121
- [16] Pacini P, Martino M, Giuliani L, et al. Patello-Femoral Pain Syndrome: Magnetic Resonance Imaging versus Ultrasound. Diagnostics (Basel). 2023 Apr 21;13(8). [Medscape Emedicine 2024]. emedicine.medscape.com