Vôi Hóa Gân Chóp Xoay
Từ Sinh Lý Bệnh đến Điều Trị
Tổng quan toàn diện về vôi hóa gân trên gai, gân dưới gai và gân chóp xoay – nguyên nhân, phân loại, chẩn đoán hình ảnh và các chiến lược điều trị theo y văn PubMed và hướng dẫn lâm sàng quốc tế.
📋 Bảng Viết Tắt & Chú Thích
1. Tổng Quan & Dịch Tễ Học
Vôi hóa gân chóp xoay (RCCT) là tình trạng lắng đọng tinh thể canxi hydroxyapatite (HA) trong mô gân chóp xoay, thường gặp nhất ở gân trên gai (supraspinatus) và gân dưới gai (infraspinatus). Đây là bệnh lý tự giới hạn nhưng có thể gây đau dữ dội và mất chức năng vai nghiêm trọng.
Đặc điểm dịch tễ
Bệnh phổ biến ở độ tuổi 30–60, với tần suất cao nhất ở phụ nữ trên 50 tuổi. Tỷ lệ nữ : nam xấp xỉ 2:1. Vai phải thường bị ảnh hưởng hơn vai trái và 10% trường hợp gặp ở cả hai vai.
Phân bố giải phẫu
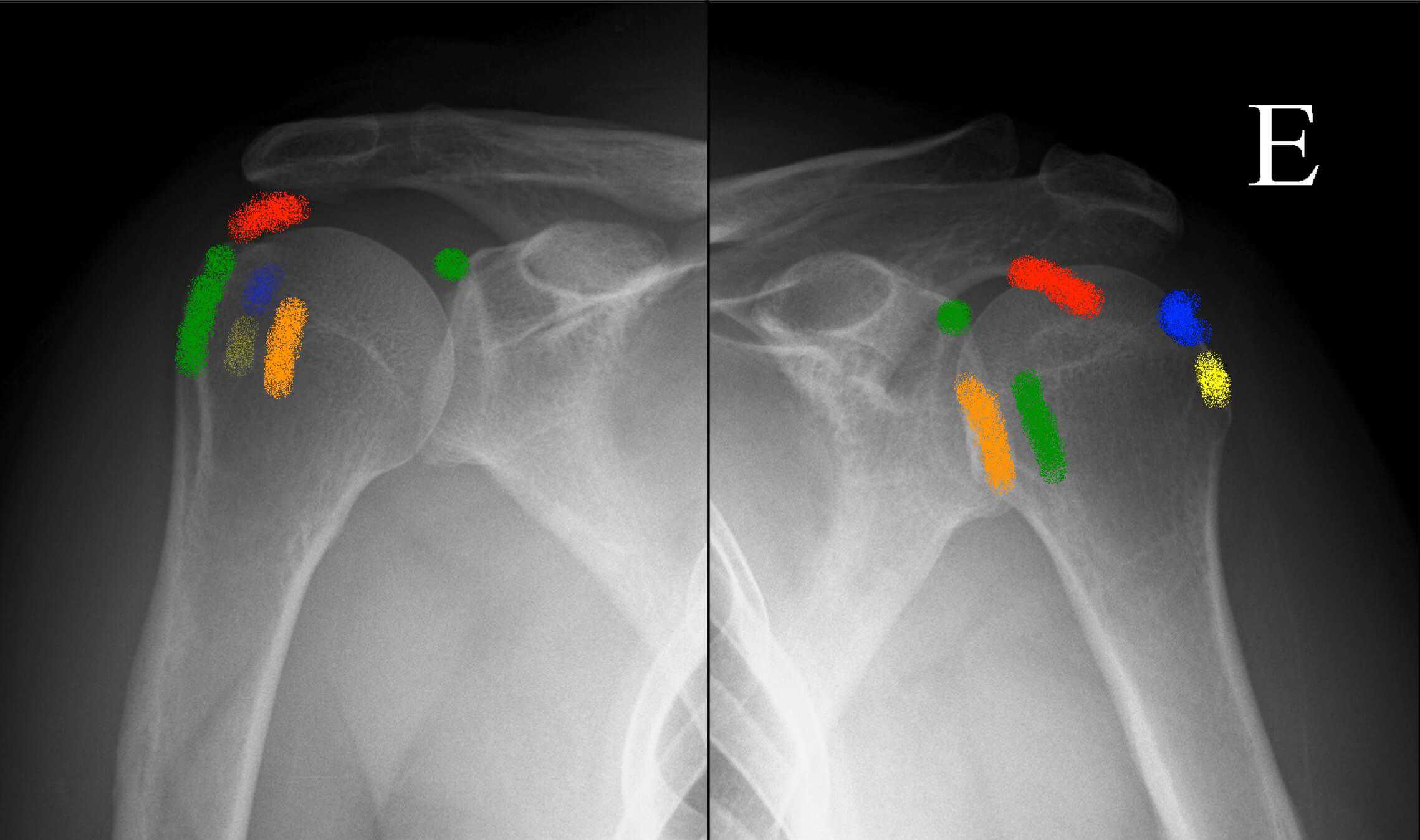
- Gân trên gai (Supraspinatus): 63% — vị trí phổ biến nhất, thường ở “vùng nguy hiểm” (critical zone) cách điểm bám 1,5–2 cm
- Gân trên gai + gân dưới đòn (Subscapularis): 20% — tổn thương phối hợp
- Gân dưới gai (Infraspinatus) + túi SA bursa: 7%
- Gân dưới đòn (Subscapularis) đơn thuần: 3%
2. Nguyên Nhân & Sinh Lý Bệnh
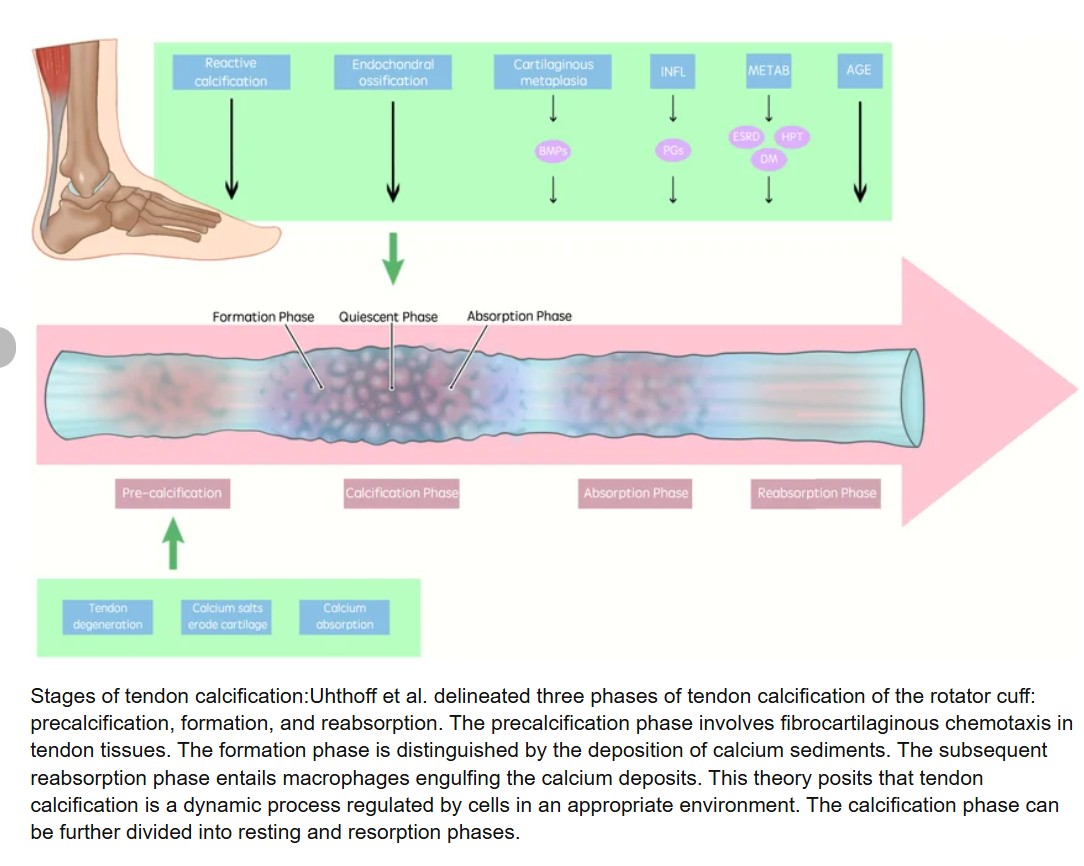
Cơ chế bệnh sinh còn nhiều tranh luận; hai lý thuyết chính được chấp nhận rộng rãi nhất là lý thuyết thoái hóa (Codman) và lý thuyết phản ứng tế bào (Uhthoff).
Lý thuyết thoái hóa (Degenerative Theory)
Codman cho rằng sự thoái hóa sợi gân xảy ra trước, tiếp theo là hoại tử mô và sau đó là lắng đọng canxi dạng loạn dưỡng (dystrophic calcification). Tuy nhiên RCCT điển hình xảy ra trong gân khỏe mạnh, có tưới máu tốt – không phải mô hoại tử.
Lý thuyết phản ứng tế bào (Reactive/Cell-Mediated Theory)
Uhthoff và cộng sự mô tả chu trình bệnh đầy đủ: thiếu oxy tổ chức cục bộ (hypoxia) kích hoạt biến đổi tế bào gân (tenocytes) thành tế bào sụn (chondrocytes). Các tế bào sụn này tổng hợp canxi hydroxyapatite qua cơ chế màng nang (matrix vesicles), tích tụ thành nốt vôi. Các yếu tố tín hiệu quan trọng bao gồm BMP, Wnt signaling và TGF-β.
Các yếu tố nguy cơ
Yếu tố toàn thân
- Đái tháo đường
- Rối loạn tuyến giáp (cường giáp, suy giáp)
- Rối loạn lipid máu (dyslipidemia)
- Yếu tố di truyền (HLA-A1)
- Tuổi 30–60
Yếu tố cơ học
- Chấn thương lặp đi lặp lại vùng vai
- Thiếu máu cục bộ vùng “critical zone”
- Công việc đòi hỏi nâng tay quá đầu > 90°
- Lao động văn phòng ít vận động
- Impingement syndrome mạn tính
3. Phân Loại & Phân Giai Đoạn Bệnh
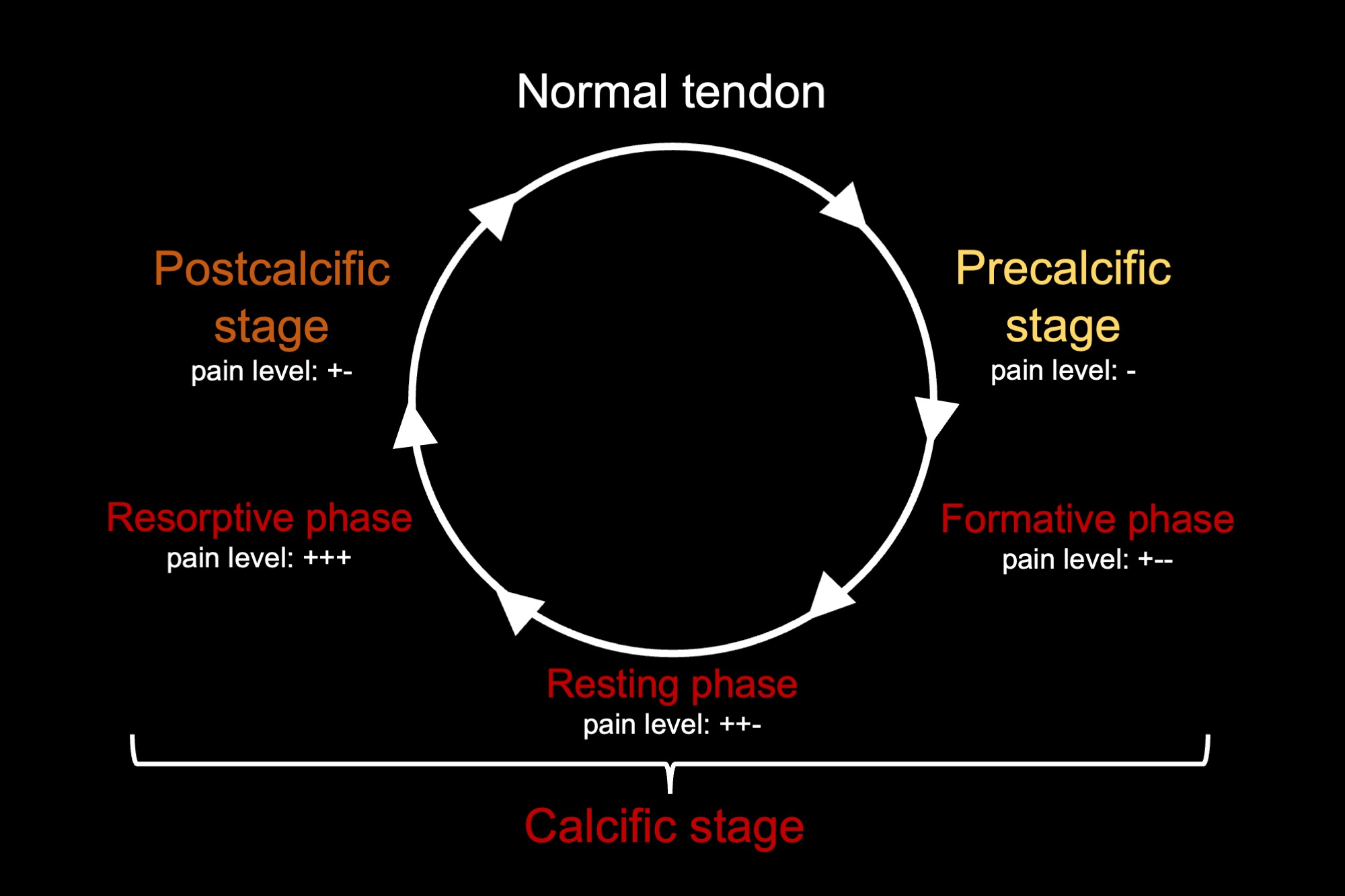
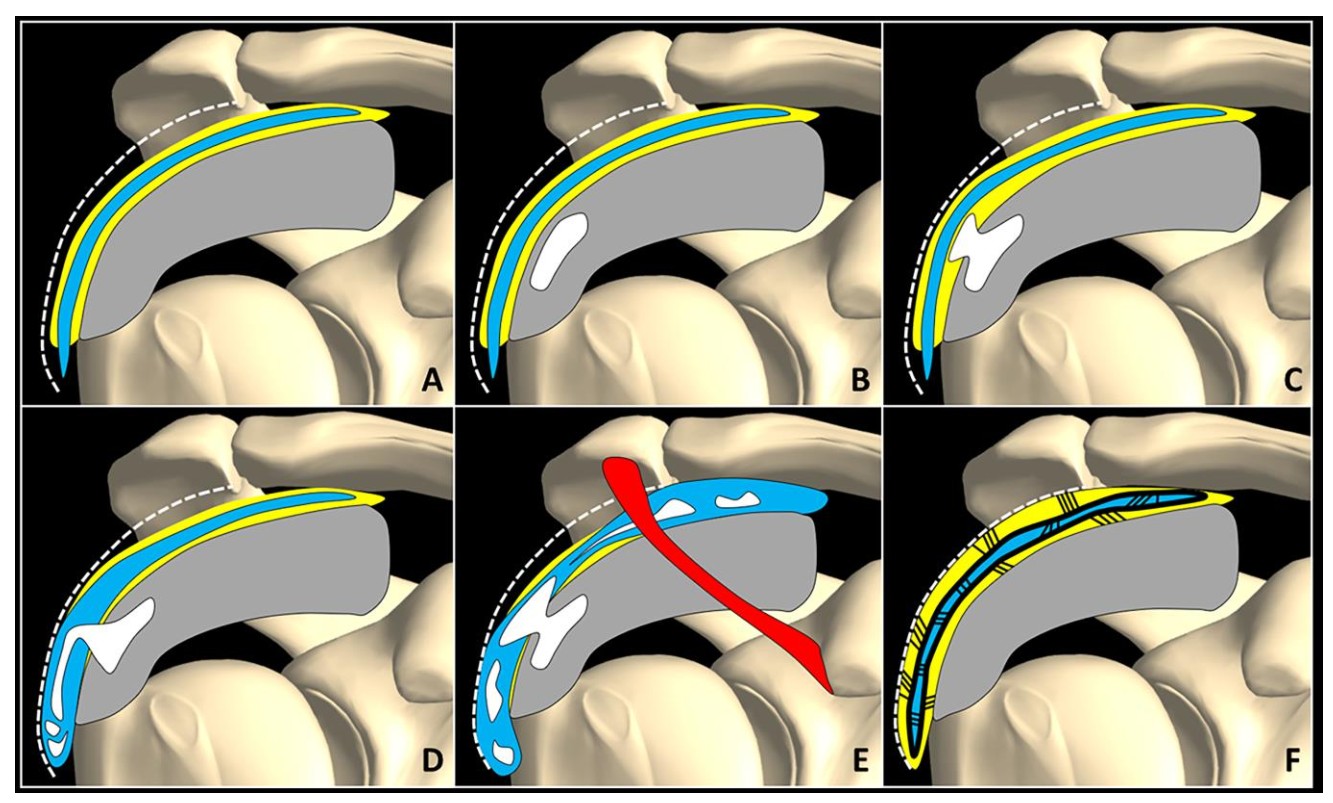
3.1 Phân loại theo Uhthoff (Giai đoạn bệnh học)
Đây là phân loại được sử dụng rộng rãi nhất, mô tả đầy đủ chu kỳ tự nhiên của bệnh:
| Giai đoạn | Tên gọi | Mô tả bệnh học | Thời gian | Triệu chứng |
|---|---|---|---|---|
| Pre-calcific | Tiền vôi hóa | Metaplasia tế bào gân → tế bào sụn; thay đổi chất nền fibrocartilaginous | Biến thiên | Thường không triệu chứng |
| Calcific – Formative | Vôi hóa – pha tạo thành | Lắng đọng tinh thể HA trong matrix vesicles; các nốt vôi hợp thành khối | 1–6 năm | Đau âm ỉ, không liên tục |
| Calcific – Resting | Vôi hóa – pha nghỉ | Ngừng lắng đọng; mô fibro-collagen bao quanh ổ vôi | Biến thiên | Đau từng đợt |
| Calcific – Resorptive | Vôi hóa – pha tiêu | Tái thấm mạch máu; đại thực bào và tế bào khổng lồ đa nhân thực bào canxi; áp lực trong gân tăng cao | 3 tuần – 6 tháng | Đau dữ dội, cấp tính, ROM giảm |
| Post-calcific | Sau vôi hóa | Nguyên bào sợi và mạch hạt thay thế khoang vôi; collagen type III → type I | Vài tuần – tháng | Giảm đau, phục hồi dần |
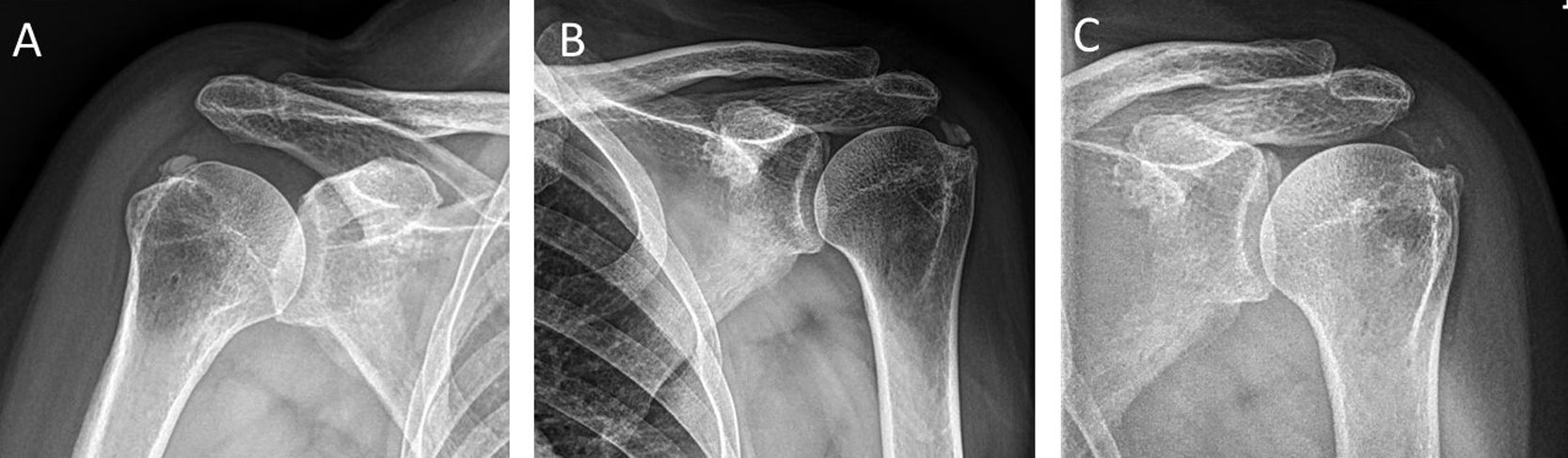
3.2 Phân loại X-quang theo Gärtner & Heyer
Phân loại này dựa trên hình thái học trên X-quang và tương quan với giai đoạn bệnh học. Đây là công cụ tiên lượng quan trọng trong lựa chọn điều trị:
| Loại | Hình thái X-quang | Cấu trúc vôi | Giai đoạn tương ứng | Tiên lượng |
|---|---|---|---|---|
| Type I | Đậm đặc, đồng nhất, bờ rõ (dense, homogeneous) | Canxi dạng hạt thô – rắn chắc (formative) | Pha tạo thành / nghỉ | Khó hút qua kim; ưu tiên ESWT |
| Type II | Không thể phân loại rõ ràng vào I hoặc III | Trung gian | Chuyển tiếp | Đáp ứng biến thiên |
| Type III | Mờ, không đồng nhất, bờ không rõ (fluffy, translucent) | Canxi dạng huyền phù sữa – lỏng (resorptive) | Pha tiêu hủy | Dễ hút qua kim; barbotage hiệu quả cao |
3.3 Phân loại siêu âm theo Farin & Jaroma
Siêu âm cơ xương khớp (MSK-US) cung cấp đánh giá chi tiết hơn X-quang về hình thái vôi hóa và giai đoạn viêm đi kèm:
- Type A: Tăng âm (hyperechoic) với bóng âm sau (acoustic shadowing) – vôi rắn formative
- Type B: Tăng âm không đồng nhất, bóng âm một phần – chuyển tiếp
- Type C: Tăng âm không đồng nhất, không bóng âm – resorptive
- Type D: Dạng nang (cystic) – vôi lỏng hoàn toàn, dễ hút nhất
3.4 Phân loại theo Hội Nội soi Pháp (Molé) – Hình thái học
| Loại | Mô tả | Tỷ lệ | Điều trị ưu tiên |
|---|---|---|---|
| Type A | Đồng nhất, bờ rõ (homogeneous, well-defined) | ~20% | ESWT / bảo tồn |
| Type B | Không đồng nhất, dạng phân mảnh, bờ rõ (fragmented, well-defined) | ~45% | ESWT hoặc barbotage |
| Type C | Không đồng nhất, bờ không rõ (heterogeneous, ill-defined) | ~30% | Barbotage hoặc phẫu thuật |
| Type D | Vôi hóa loạn dưỡng tại điểm bám – không phải RCCT thực sự | ~5% | Xem như thoái hóa gân |
4. Chẩn Đoán
4.1 Lâm sàng
Triệu chứng điển hình: Đau vai khởi phát tự nhiên, thường dữ dội về đêm, khu trú vùng delta. Đau tăng khi abduction 70–120° (painful arc). Trong pha tiêu hủy cấp tính, bệnh nhân có thể không chịu đựng bất kỳ cử động nào.
Test đặc hiệu theo gân tổn thương:
- Gân trên gai: Jobe’s test (Empty can), Neer sign, Hawkins-Kennedy
- Gân dưới gai: Resisted external rotation, Hornblower’s test
- Gân dưới đòn: Lift-off test, Belly press test
4.2 Chẩn đoán hình ảnh
X-quang (First-line)
- AP vai nội/ngoại xoay
- Xác định vị trí, hình dạng, kích thước vôi
- Phân loại Gärtner
- Dễ thực hiện, rẻ, phổ biến
Siêu âm MSK (Ưu tiên)
- Đánh giá động (real-time)
- Phân loại hình thái vôi (A–D)
- Phát hiện bursitis, rách gân kèm theo
- Hướng dẫn thủ thuật can thiệp
- Doppler: đánh giá pha viêm
MRI (Khi cần)
- Đánh giá mức độ tổn thương gân
- Phân loại Loew (MR morphology)
- Loại trừ rách gân bộ phận/hoàn toàn
- Chỉ định trước phẫu thuật
Phân biệt với vôi hóa loạn dưỡng
- Vôi hóa loạn dưỡng: tại điểm bám gân (enthesopathy)
- Xuất hiện trên gân hoại tử, mạch máu kém
- RCCT: trong thân gân sống, cách điểm bám 1–2 cm
- Tiên lượng và điều trị khác nhau hoàn toàn
5. Chiến Lược Điều Trị Theo Giai Đoạn
5.1 Thuật toán ra quyết định điều trị
Điều trị bảo tồn – Bước đầu (First-line)
Chỉ định: Tất cả bệnh nhân mới chẩn đoán, triệu chứng < 3–6 tháng, không có bằng chứng rách gân. Duy trì 6 tuần đến 6 tháng trước khi xem xét bước tiếp.
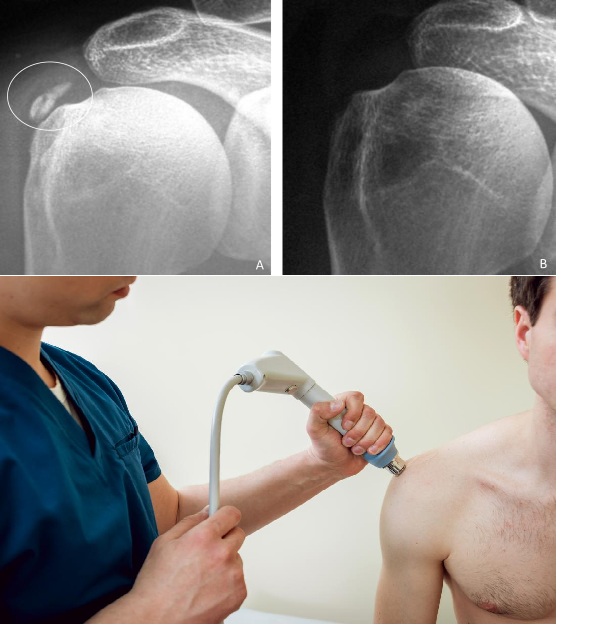
ESWT – Sóng xung kích (Second-line)
Chỉ định: Thất bại bảo tồn sau 6 tuần–3 tháng; Gärtner I/II; kích thước > 1,5 cm; không trong pha tiêu hủy cấp tính (dùng pha formative/resting).
US-guided Needling / Barbotage – Can thiệp tối thiểu xâm lấn
Chỉ định: Pha tiêu hủy cấp tính (Gärtner III, Molé Type C); thất bại ESWT; vôi lỏng hút được; đau cấp không kiểm soát. Thực hiện ngoại trú, không cần gây mê.
Phẫu thuật nội soi (Arthroscopy) – Last resort
Chỉ định: Thất bại tất cả điều trị bảo tồn và can thiệp > 6 tháng; vôi rắn Gärtner I > 2 cm; rách gân kèm theo > 70% độ dày hoặc > 2 cm; kèm frozen shoulder nặng.
5.2 Điều Trị Bảo Tồn (Conservative)
- Triệu chứng mới khởi phát (< 6 tháng)
- Đau mức độ trung bình, VAS < 7
- Gärtner Type I hoặc II, Molé Type A/B
- Không có rách gân kèm theo
- Bệnh nhân chưa thử bất kỳ điều trị nào
- Bệnh lý tự giới hạn – có thể tự thoái lui hoàn toàn
Các biện pháp bảo tồn cụ thể:
1. Nghỉ ngơi & điều chỉnh hoạt động: Tránh các động tác nâng tay quá đầu, giảm tải trọng vai trong giai đoạn cấp.
2. NSAIDs: Ibuprofen, naproxen, diclofenac – kiểm soát đau và viêm trong giai đoạn cấp tính. Sử dụng 1–2 tuần.
3. Vật lý trị liệu: Bài tập eccentric loading, stretching nhẹ, tăng dần ROM. Tập trung phục hồi sức mạnh cơ chóp xoay. Siêu âm trị liệu (therapeutic ultrasound) có bằng chứng hạn chế.
4. Tiêm corticosteroid dưới mỏm cùng vai: Triamcinolone hoặc methylprednisolone vào SA bursa – giảm đau nhanh trong pha cấp, không tác động trực tiếp lên nốt vôi.
5.3 Sóng Xung Kích Ngoài Cơ Thể (ESWT)
- Thất bại điều trị bảo tồn sau 6–12 tuần
- Gärtner Type I hoặc II (vôi rắn – barbotage khó hiệu quả)
- Kích thước nốt vôi 1–3 cm
- Giai đoạn mạn tính (chronic calcific stage)
- Không trong giai đoạn tiêu hủy cấp tính nặng
- ESWT năng lượng cao được khuyến cáo mạnh (high-energy focused ESWT)
Chống chỉ định ESWT: Rối loạn đông máu, thai kỳ, implant kim loại vùng điều trị, nhiễm trùng tại chỗ.
Phác đồ điển hình: 3 buổi, cách nhau 1–2 tuần; 2.000–3.000 xung/buổi; năng lượng 0,20–0,40 mJ/mm².
Meta-analysis và systematic review đều xác nhận ESWT năng lượng cao cải thiện điểm Constant-Murley đáng kể sau 12 tháng, với tỷ lệ tiêu vôi hoàn toàn/một phần đạt 60–80%.
5.4 Chọc Kim & Rửa Vôi dưới Siêu Âm (US-guided Needling / Barbotage)
- Pha tiêu hủy cấp tính (Gärtner III, siêu âm Type C/D – vôi lỏng)
- Đau cấp dữ dội không kiểm soát bằng bảo tồn, VAS > 7
- Thất bại ESWT (nốt vôi còn tồn tại sau 3 buổi)
- Bệnh nhân từ chối phẫu thuật hoặc có chống chỉ định gây mê
- Nốt vôi Type C Molé: bờ không rõ, dễ hút
- Kích thước 1–2,5 cm (lớn hơn → khả năng hút thấp, cân nhắc phẫu thuật)
Kỹ thuật thực hiện (Technique Notes):
Kim 18G gắn bơm tiêm 5 mL chứa 4 mL normal saline → đâm vào trung tâm ổ vôi → chọc nhiều lần (peppered/fenestration) → hút canxi ra (whitish toothpaste) → rửa bằng saline bình thường → cuối cùng tiêm corticosteroid vào SA bursa để ngăn hóa bursitis.
Hai kim 16G song song với đầu dò siêu âm → kim sâu hơn bơm saline ấm vào → kim nông hơn để dịch và canxi thoát ra tự do → rửa đến khi nước trong. Hiệu quả hơn với nốt vôi lớn hoặc dày.
Gây tê trước thủ thuật: Lidocaine 1% 10 mL tiêm dọc đường vào kim và vào SA bursa bằng kim 25G trước khi đâm kim can thiệp.
Sau thủ thuật: Methylprednisolone 40 mg + ropivacaine vào SA bursa; NSAIDs 7 ngày; không hạn chế hoạt động đặc biệt; theo dõi siêu âm sau 6 tuần, 3 tháng, 6 tháng.
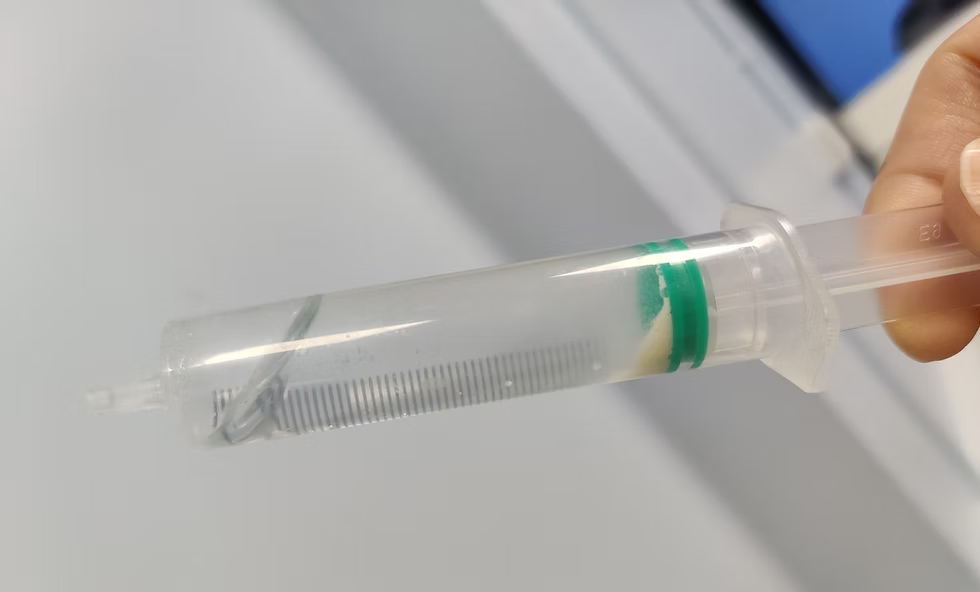
5.5 Phẫu Thuật Nội Soi (Arthroscopic Surgery)
- Thất bại TẤT CẢ điều trị bảo tồn và can thiệp tối thiểu xâm lấn sau > 6 tháng
- Nốt vôi Gärtner Type I rắn, kích thước > 2 cm
- Rách gân bộ phận > 70% độ dày hoặc rách toàn bộ > 2 cm kèm RCCT
- Frozen shoulder nặng kèm RCCT cần giải phóng bao khớp (capsular release)
- Đau dữ dội, VAS > 8 kéo dài, mất chức năng nặng không cải thiện
- Tổn thương đầu dài gân nhị đầu hoặc AC joint cần xử lý đồng thời
Quy trình phẫu thuật nội soi:
Portals: Portal sau 2 cm dưới góc sau-ngoài mỏm cùng vai → nội soi vào khớp → portal trước ngoài coracoid. Nội soi khớp ổ chảo đánh giá mặt khớp gân trước → chuyển sang không gian dưới mỏm cùng → cắt bỏ SA bursa rộng rãi (bursectomy) → định vị ổ vôi bằng kim 18G xuyên qua gân từ ngoài vào → rạch nhỏ bằng dao mổ nhỏ theo trục dọc gân → nạo và hút sạch canxi.
Có cần sửa gân sau lấy vôi không?
Có cần acromioplasty đi kèm không?
Còn tranh luận. Molé và cộng sự nhấn mạnh vai trò acromioplasty với nốt vôi nhỏ. Tuy nhiên Jacobs & Debeer (2006) không tìm thấy sự khác biệt có ý nghĩa giữa nhóm có và không có acromioplasty. Xu hướng hiện tại: chỉ acromioplasty khi có bằng chứng impingement thực sự.
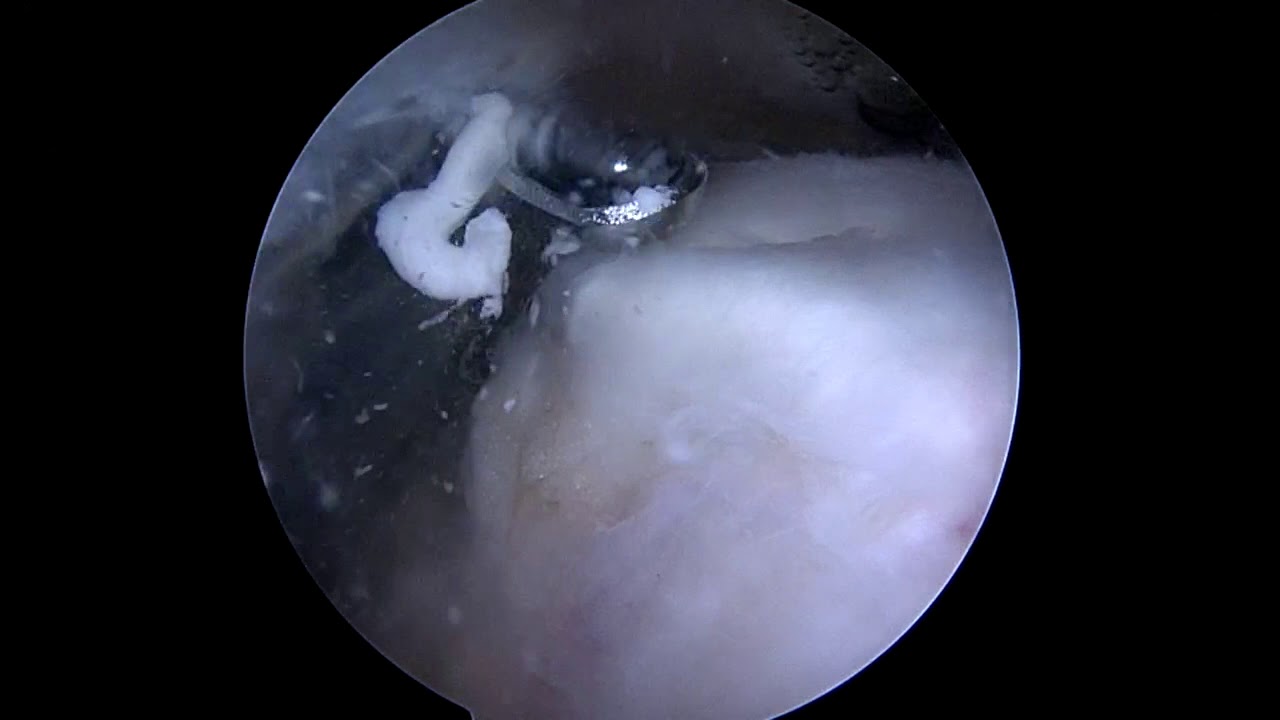
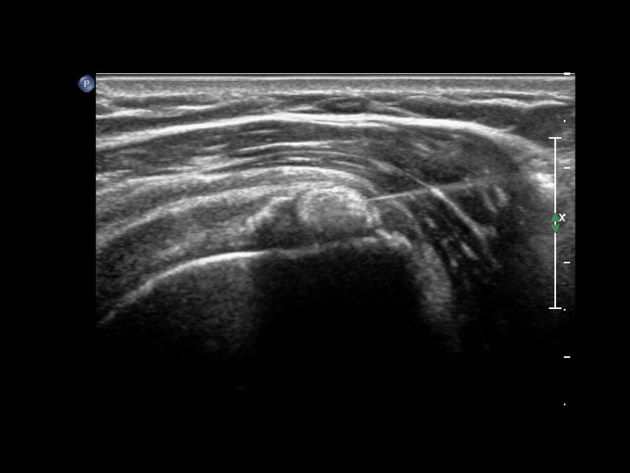
4B. Siêu Âm Chẩn Đoán, Theo Dõi Di Động Vôi Hóa & Hướng Dẫn Can Thiệp
(Phần này tổng hợp theo Ricci V, Mezian K, Chang K-V, Özçakar L. Diagnostics 2022;12:3097)
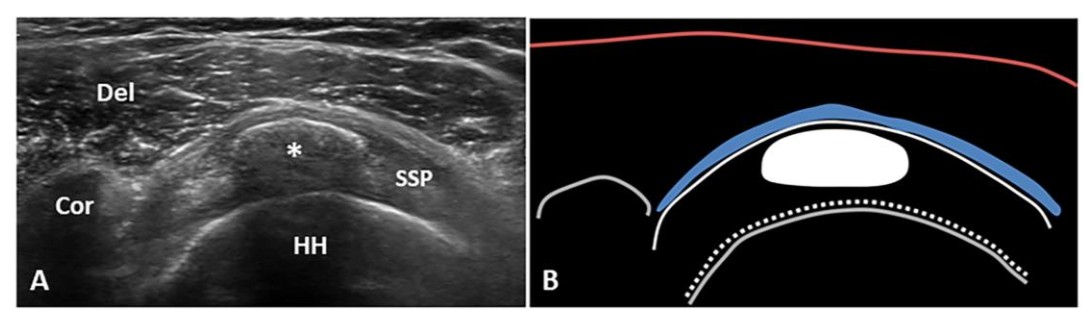
Siêu âm cơ xương khớp (MSUS) là công cụ hình ảnh ưu tiên hàng đầu trong đánh giá RCCT — phân biệt pha bệnh, theo dõi di động ổ vôi và hướng dẫn can thiệp theo thời gian thực. Khác X-quang và MRI, siêu âm động (dynamic) tái hiện đúng cơ chế xung đột khi bệnh nhân cử động.
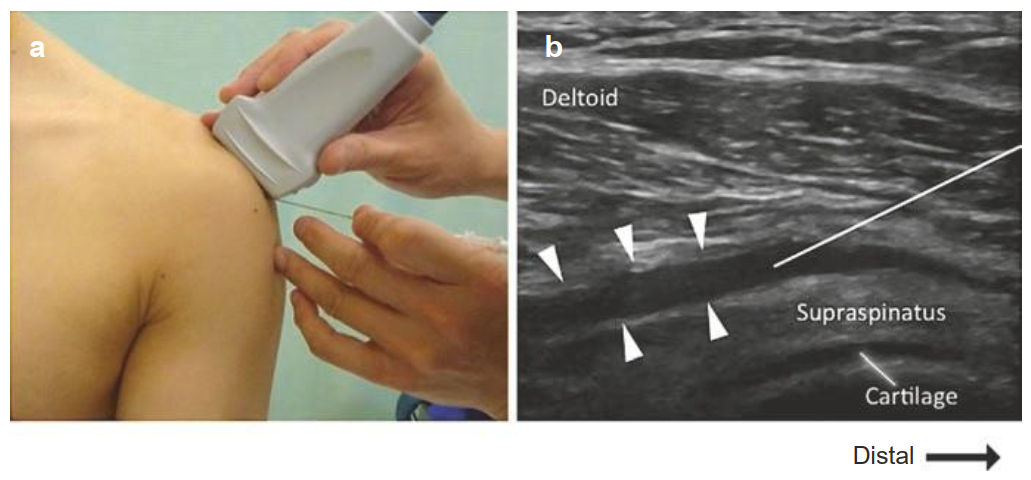
4B.1 Kỹ Thuật Quét Siêu Âm Chuẩn
- Đầu dò: Linear 10–18 MHz — độ phân giải cao cho gân nông
- Tư thế BN: Ngồi, cánh tay thả lỏng bên thân; tư thế Crass/Modified Crass để căng SSP
- Mặt phẳng quét: Short-axis (trục ngắn) VÀ long-axis (trục dài) — bắt buộc cả hai
- Cài đặt: Tần số cao nhất có thể, focal zone tại độ sâu gân, không ép mạnh đầu dò (dẹp bursa)
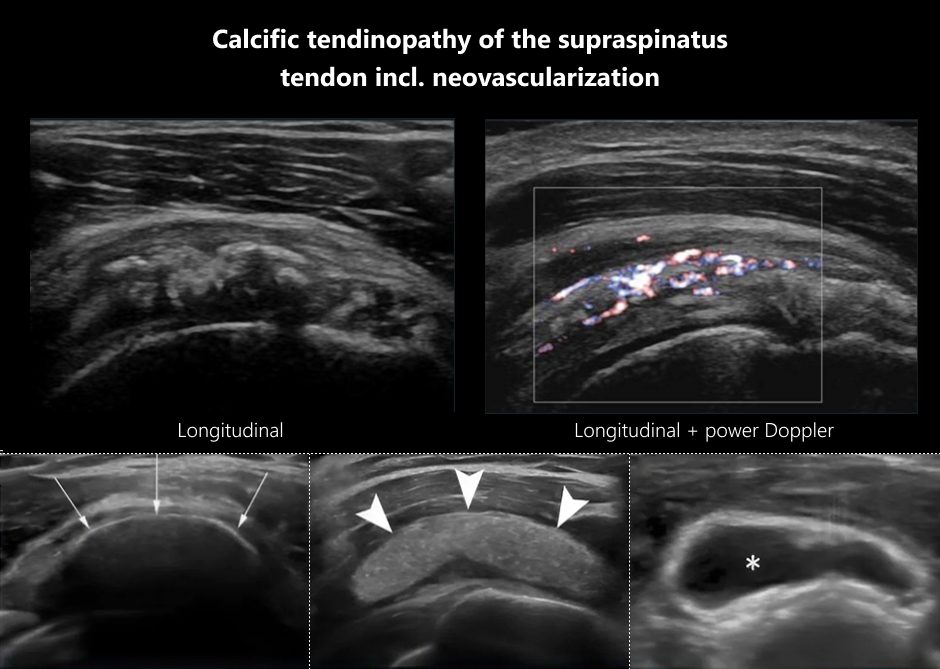
- Doppler màu/năng lượng: Phát hiện tân mạch pha resorptive — tín hiệu dương quanh ổ vôi
- Quét động (dynamic scan): Yêu cầu BN dạng tay từ từ, quan sát thời gian thực: xung đột ổ vôi với mỏm cùng vai, vôi trôi trong bursa, gân trượt bất thường
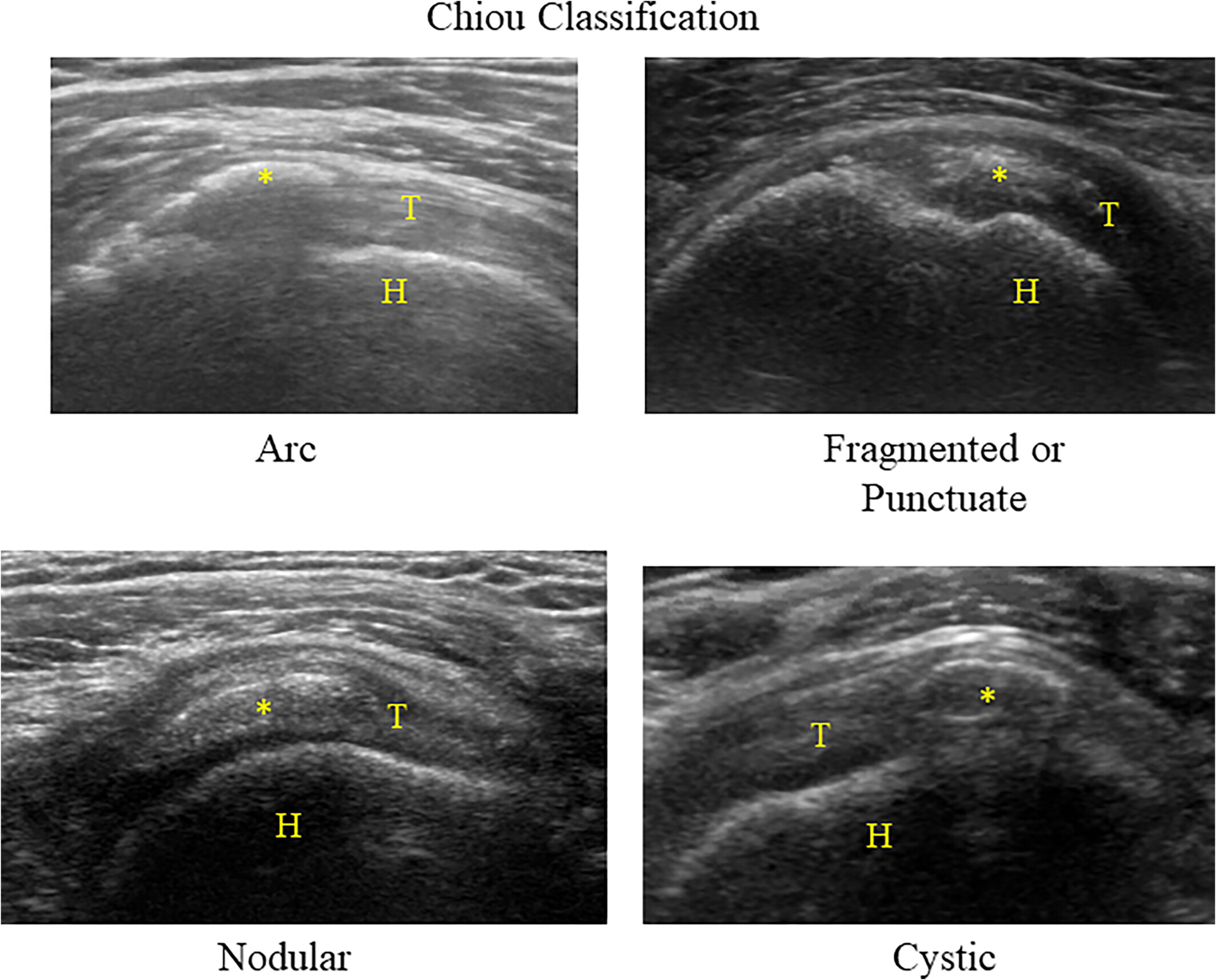
4B.2 Phân Loại Siêu Âm Vôi Hóa — Tương Quan Pha Uhthoff
Phân loại siêu âm của Farin-Räsänen (4 kiểu) phản ánh trực tiếp độ cứng của ổ vôi và quyết định khả năng đáp ứng với barbotage:
| Kiểu SA | Hình ảnh B-mode | Bóng lưng âm | Doppler | Gärtner | Pha Uhthoff |
|---|---|---|---|---|---|
| Type A — Arc | Dải hyperechoic hình cung, bờ rõ đều, đồng nhất | Hoàn toàn (complete) | Âm tính | Gärtner I | Resting (vôi rắn) |
| Type B — Fragmented | Nhiều đám hyperechoic rời rạc, không đều | Không hoàn toàn | Có thể (+) | Gärtner II | Chuyển tiếp |
| Type C — Inhomogeneous | Vùng hỗn hợp echo, bờ không rõ | Yếu hoặc không có | Thường (+) | Gärtner III | Resorptive (vôi lỏng) |
| Type D — Cystic | Khoang dạng nang, bờ tăng âm, lòng giảm âm | Nhẹ ở bờ sau | Thường (++) | — | Resorptive tích cực (tốt nhất cho barbotage) |
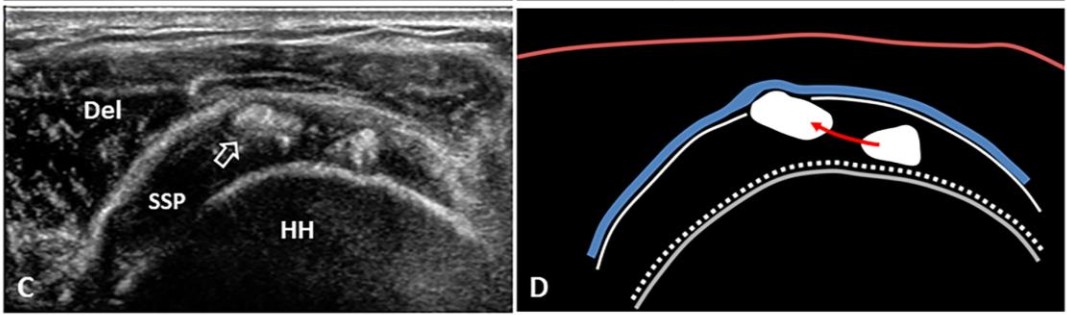
4B.3 Các Kiểu Di Động Vôi Hóa (Migration Patterns)
Vôi hóa không tĩnh — hydroxyapatite di chuyển dưới lực cơ học (nén + kéo căng) qua các lớp gân (delaminating zones). Nhận biết kiểu di động là yếu tố then chốt chọn đúng can thiệp.
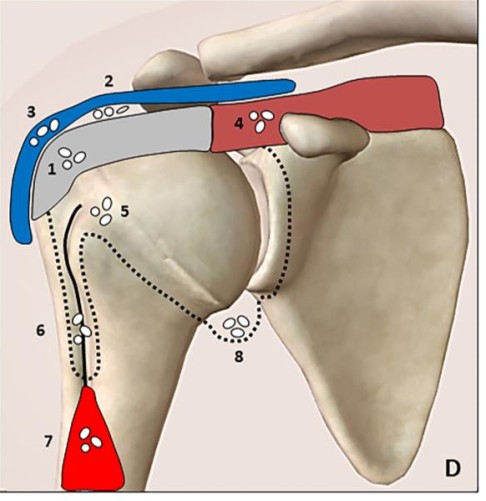
Intratendinous — Phổ biến nhất
SA: Hyperechoic foci trong cấu trúc gân; short-axis thấy rõ hướng bursal-side (lên) hay articular-side (xuống). Lâm sàng: Đau cơ học, tiếng lắc (clicks). Can thiệp: Needling/barbotage trực tiếp.
Sub-bursal — Khó chẩn đoán nhất
SA: “Bright spot” nhỏ giữa lớp mỡ quanh bursa và thành ngoài gân, tách biệt khỏi ổ vôi chính. Lâm sàng: Đau lan bên ngoài vai. Can thiệp: Needling tại chỗ sau định vị chính xác.
Intrabursal — Nguyên nhân cơn đau cấp dữ dội
SA: Bright spots nổi trong dịch bursa, di chuyển khi quét động. Dạng teardrop (ngách bên) hoặc hourglass (toàn bursa). Thành bursa dày, Doppler (+). Lâm sàng: Bursitis vi tinh thể cấp — pseudoparalysis, đau khi nghỉ, mất ngủ. Can thiệp: Tiêm corticoid bursa + barbotage ổ vôi nguồn.
Intramuscular — Hiếm gặp
SA: Đốm hyperechoic trong cơ delta; đường tăng âm từ gân vào cơ theo cân mạc. Lâm sàng: Đau lan xuống cánh tay. Can thiệp: Theo dõi; barbotage nếu triệu chứng rõ.
Intraosseous — Tiên lượng xấu nhất
SA: Gián đoạn vỏ xương mấu động lớn (cortical erosion), tăng âm bên trong. Thấy rõ hơn trên X-quang/MRI. Lâm sàng: Đau sâu dai dẳng, kháng điều trị. Can thiệp: Xem xét phẫu thuật nội soi.
Vào bao gân nhị đầu / Giữa lớp cân / Vào ổ khớp
SA ⑥: Vôi theo rãnh nhị đầu vào bao hoạt dịch. ⑦: Trượt trên cân nông cơ nhị đầu giữa các lớp cân. ⑧: Micro-leakage canxi vào ngách nách qua trọng lực → viêm bao khớp mạn (post-calcific frozen shoulder). Chưa được xác nhận bằng hình ảnh nhưng có bằng chứng lâm sàng. Can thiệp: Tiêm khớp glenohumeral + PHCN.
4B.4 Hình Ảnh Siêu Âm Đặc Trưng Theo Từng Pha
- B-mode: Vôi hình cung/ellipse, hyperechoic đồng nhất, bờ rõ, bóng lưng âm hoàn toàn che khuất cấu trúc phía sau. Gân dày khu trú, sợi gân bị đẩy ra hai bên.
- Short-axis: Vôi hình elipse/tròn, bóng lưng âm rõ; thấy bursal-side (mặt trên) và articular-side (mặt dưới) gân.
- Long-axis: Vôi dạng dải cong, gân phồng khu trú. Đo kích thước ở mặt phẳng lớn nhất.
- Doppler: Thường âm tính hoặc rất ít tín hiệu.
- Quét động: Khi dạng tay, ổ vôi va chạm mặt dưới dây chằng coracoacromial → tái hiện triệu chứng BN (xung đột cơ học có thể ghi lại được).
- B-mode: Vôi mềm, hyperechoic không đều, bờ không rõ, bóng lưng âm yếu hoặc không có. Dạng fragmented, heterogeneous, hoặc cystic (tốt nhất cho barbotage).
- Doppler màu/năng lượng: Tín hiệu dương tính quanh và trong ổ vôi (tân mạch máu = dấu hiệu tiêu hủy tích cực). Doppler mạnh = pha resorptive đang đỉnh điểm.
- Bursa: Thành dày, có dịch, Doppler dương thành túi. Trường hợp nặng: bright spots nổi trong dịch (intrabursal migration).
- Quét động: Bright spots “trôi nổi” trong dịch khi cử động nhẹ = xác nhận intrabursal migration. Thành bursa dính vào gân (mất trượt) = adhesive bursopathy.
- Lưu ý: Không ép mạnh đầu dò — làm dẹp bursa, bỏ sót bright spots.
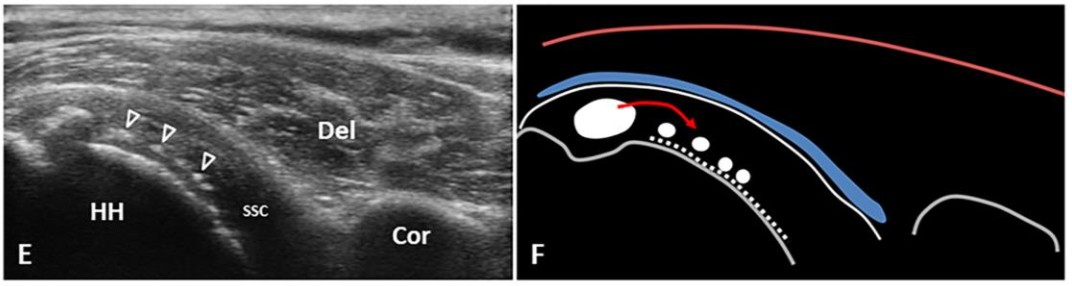
- Gân sau tiêu vôi: Cấu trúc gân trở về bình thường — không có sequelae (không rách, không mất chất). Quan trọng để phân biệt với rách gân thực sự.
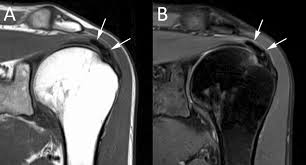
- Adhesive capsulitis — dấu hiệu SA:
- Dày ngách nách (axillary pouch) >4 mm — đặc hiệu nhất
- Dày dây chằng coracohumeral >3 mm
- Tăng sinh mạch Doppler tại rotator cuff interval (quanh đoạn gần gân nhị đầu dài)
- Giai đoạn muộn: mô mỡ rotator interval thay bằng mô xơ — echo giảm không đều quanh LHBT
- Dịch tụ ngách dưới mỏm quạ (subcoracoid recess) do co rút bao khớp
- Quét động so sánh 2 vai: Mặt sau khớp khi xoay ngoài — bờ bao khớp sau không lõm vào (“mất retroflection sinh lý”) = block xoay do co rút.
4B.5 Hướng Dẫn Can Thiệp Dưới Hướng Dẫn Siêu Âm
Chỉ định tốt nhất: Type C (inhomogeneous) hoặc Type D (cystic) — Gärtner III; vôi lỏng khi dùng kim thử thấy ra dịch trắng đục.
Kỹ thuật 1 kim (single-needle):
- Dùng kim 18–20G (không nhỏ hơn để tránh bít lòng kim bởi mảnh vôi)
- Tiếp cận in-plane (thấy toàn bộ thân kim trên SA) từ ngoài vào trong ổ vôi
- Xác nhận đầu kim trong ổ vôi (hyperechoic artifact)
- Bơm saline 0,9% 2–5 ml vào lõi vôi → hút ngược — lặp lại 5–10 lần đến khi dịch trong dần
- Kết thúc: rút kim về bursa → tiêm corticoid 1–2 ml để phòng bursitis phản ứng
Kỹ thuật 2 kim (double-needle — washing circuit):
- Kim 1: cắm phần thấp nhất ổ vôi, lỗ kim hướng về phía đầu dò
- Kim 2: song song và nông hơn kim 1, lỗ kim ngược chiều
- Bơm saline qua kim 1 → chảy ra qua kim 2 (circuit rửa)
- Không có khác biệt kết quả dài hạn giữa 1 kim và 2 kim (Orlandi et al. Radiology 2017)
Tiêm bursa dưới SA:
- Standard: Corticoid + lidocaine 2% tổng 5–8 ml — tiếp cận in-plane từ mặt ngoài vai
- High-volume (8–10 ml): Dành cho adhesive bursopathy — phá dính cơ học trong lòng bursa (Klontzas et al. Eur J Radiol 2020: HV ưu hơn LV về đau sớm và dài hạn)
- Xác nhận đầu kim trong bursa bằng bơm saline thử: dịch lan trong khoang bursa trên SA
Hydrodilatation khớp glenohumeral — đường anterior (ưu tiên):
- Đặt đầu dò dọc trục nhị đầu, xác định rotator cuff interval
- Kim vào khoang giữa gân nhị đầu dài và dây chằng coracohumeral, hoặc khoang giữa bờ trên SSC và đoạn gần LHBT
- Bơm kiểm tra: dịch lan vào ổ khớp (ngách nách phồng ra trên SA = xác nhận)
- Hydrodilatation: Corticoid + saline tổng 20–40 ml → giãn cơ học bao khớp
- Đường anterior ưu hơn posterior trong giảm đau khi cử động (Wang et al. Front Pharmacol 2021)
4B.6 Lịch Theo Dõi Siêu Âm Sau Can Thiệp
| Thời điểm | Thông số SA cần đánh giá | Đáp ứng tốt | Cờ đỏ — cần xử trí |
|---|---|---|---|
| Ngay sau barbotage | Kích thước ổ vôi, dịch bursa | Vôi co nhỏ, dịch bursa tăng tạm thời | Không thay đổi = kim không đúng ổ |
| 6 tuần | Kích thước, kiểu SA (type), Doppler, dịch bursa | Giảm ≥30% kích thước; chuyển Type C→B hoặc A | Tăng kích thước + Doppler mạnh = resorptive kéo dài |
| 3 tháng | Như trên + ngách nách, rotator interval | Giảm ≥50%, Doppler âm, gân bình thường | Ngách nách >4 mm = frozen shoulder khởi phát |
| 6 tháng | Tàn dư vôi, cấu trúc gân, bao khớp | Vôi tiêu hoàn toàn hoặc mảnh nhỏ không triệu chứng | Vôi intraosseous phát triển = xem xét phẫu thuật |
| 12 tháng | Đánh giá toàn diện + VAS, ASES, CMS | Gân bình thường, không vôi có triệu chứng | Vôi dai dẳng + triệu chứng = chuyển phẫu thuật |
6. Bảng Tổng Hợp Ra Quyết Định Điều Trị
| Dữ kiện lâm sàng | Bảo tồn | ESWT | Barbotage | Phẫu thuật |
|---|---|---|---|---|
| Triệu chứng < 6 tuần | ✅ Ưu tiên | — | — | — |
| Gärtner Type I (rắn), > 1,5 cm | Có thể | ✅ Ưu tiên | ⚠ Khó hút | Nếu thất bại |
| Gärtner Type III (lỏng), đau cấp | Thêm NSAIDs | ⚠ Tránh cấp | ✅ Ưu tiên | — |
| Siêu âm: vôi Type D (cystic) | — | — | ✅ Hiệu quả cao nhất | — |
| Thất bại bảo tồn > 6 tuần | — | ✅ Bước 2 | ✅ Bước 2–3 | — |
| Rách gân bộ phận kèm theo | Có thể | Thận trọng | Thận trọng | ✅ Xem xét |
| Vôi > 2 cm, Gärtner I, mạn tính | — | Thêm buổi | ⚠ Hạn chế | ✅ Ưu tiên |
| Tất cả thất bại > 6 tháng | — | — | Thử thêm | ✅ Chỉ định |
| Frozen shoulder kèm theo nặng | — | — | — | ✅ Capsular release |
7. Tiên Lượng & Theo Dõi
RCCT là bệnh lý tự giới hạn trong phần lớn trường hợp. Phần lớn bệnh nhân cải thiện đáng kể trong vòng 12–18 tháng dù không can thiệp tích cực. Tuy nhiên khoảng 20–30% có triệu chứng dai dẳng cần can thiệp.
Biến chứng có thể gặp:
- Frozen shoulder (viêm bao khớp dính): Biến chứng đáng kể nhất của pha resorptive cấp tính. Luôn hồi phục và không vĩnh viễn nếu được điều trị tích cực.
- Vôi di cư: Ổ vôi có thể di chuyển vào SA bursa (gây bursitis cấp) hoặc vào xương (osteolysis mấu động lớn – tiên lượng xấu hơn).
- Rách gân: Hiếm gặp, thường do ổ vôi lớn gây mỏng và yếu gân.
Lịch theo dõi sau điều trị:
Sau barbotage hoặc ESWT: siêu âm + đánh giá lâm sàng (VAS, ASES) tại 6 tuần, 3 tháng, 6 tháng, 12 tháng. Sau phẫu thuật: X-quang + vật lý trị liệu phục hồi chức năng tích cực 3–6 tháng.
📚 Tài Liệu Tham Khảo
- Moya D, Rashid M, Rowinski S et al. Therapeutic options in rotator cuff calcific tendinopathy. SICOT-J. 2025;11:9. doi:10.1051/sicotj/2025003
- Uhthoff HK, Loehr JW. Calcific tendinopathy of the rotator cuff: pathogenesis, diagnosis, and management. J Am Acad Orthop Surg. 1997;5(4):183–191.
- Gärtner J, Heyer A. Calcific tendinitis of the shoulder. Orthopade. 1995;24(3):284–302.
- Biundo J et al. Diagnosis and treatment of calcific tendinitis of the shoulder. PMC. 2020. PMC7726362.
- Angileri HS et al. Chronic calcific tendonitis of the rotator cuff: a systematic review and meta-analysis of RCTs comparing operative and nonoperative interventions. J Shoulder Elbow Surg. 2023;32(8):1746–1760.
- Gatt DL, Charalambous CP. Ultrasound-guided barbotage for calcific tendonitis of the shoulder: a systematic review including 908 patients. Arthroscopy. 2014;30(9):1166–1172. PMID:24813322
- Louwerens JK et al. The effectiveness of high-energy ESWT versus ultrasound-guided needling versus arthroscopic surgery in the management of chronic calcific rotator cuff tendinopathy: a systematic review. Arthroscopy. 2016;32(1):165–175.
- Sconfienza LM et al. Double-needle ultrasound-guided percutaneous treatment of rotator cuff calcific tendinitis: tips & tricks. Skeletal Radiol. 2013;42(1):19–24.
- Molé D, Kempf JF, Gleyze P et al. Results of endoscopic treatment of non-broken tendinopathies of the rotator cuff. 2. Calcifications of the rotator cuff. Rev Chir Orthop. 1993;79:532–541.
- Tafti D, Byerly DW. Ultrasound Guided Barbotage. StatPearls. NCBI Bookshelf NBK572096. 2023.
- JOSPT Clinical Practice Guideline Working Group. Rotator Cuff Tendinopathy Diagnosis, Nonsurgical Medical Care, and Rehabilitation. J Orthop Sports Phys Ther. 2025;55(4):235–274.
- Werry WD et al. Determining the efficacy of barbotage for pain relief in calcific tendinitis. JSES Int. 2024;8(5):1039–1044.
- Imaging of calcific tendinopathy: natural history, migration patterns, pitfalls, and management. British Journal of Radiology. 2024;97(1158):1099. doi:10.1093/bjr/tqae044

